Aperçu
L’infection à Helicobacter pylori (H. pylori) survient lorsque la bactérie H. pylori infecte votre estomac. Plus de la moitié des personnes dans le monde sont infectées par cette bactérie. Cette infection survient généralement pendant l’enfance. L’infection à H. pylori est une cause fréquente d’ulcères gastro-duodénaux.
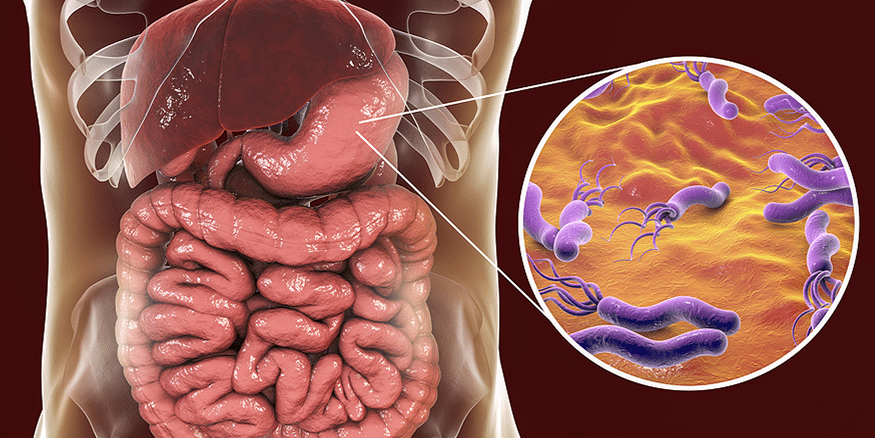
La plupart des gens ne réalisent pas qu’ils ont une infection à H. pylori, car ils n’en tombent jamais malades. Si vous développez des symptômes d’un ulcère gastro-duodénal, votre médecin vous testera probablement pour une infection à H. pylori. Si vous avez une infection à H. pylori, vous pouvez être traité avec des antibiotiques.
Symptômes de l’infection à Helicobacter pylori
La plupart des personnes infectées par H. pylori ne présentent aucun symptôme. On ne sait pas pourquoi, mais de nombreuses personnes peuvent naître avec une résistance aux effets nocifs de H. pylori.
Lorsque les symptômes de l’infection à H.pylori apparaissent, ils peuvent inclure:
- Une douleur ou une sensation de brûlure dans l’abdomen
- Douleur abdominale qui est pire lorsque votre estomac est vide
- La nausée
- Perte d’appétit
- Rots fréquents
- Ballonnements
- Perte de poids involontaire
Quand avez-vous besoin de voir un médecin?
Prenez rendez-vous avec votre médecin si vous remarquez des symptômes persistants qui vous inquiètent. Cherchez une aide médicale immédiate si vous ressentez:
- Douleurs abdominales sévères ou persistantes
- Difficulté à avaler
- Selles sanglantes ou noires
- Vomi sanglant ou noir, ou vomi qui ressemble à du marc de café
Causes de l’infection à Helicobacter pylori
La bactérie H. pylori peut être transmise d’une personne à l’autre par contact direct avec la salive, le vomi ou les matières fécales. H. pylori peut également se propager par des aliments ou de l’eau contaminés.
Facteurs de risque
L’infection à H. pylori est souvent acquise dans l’enfance. Les facteurs de risque d’infection à H.pylori sont liés aux conditions de vie dans votre enfance, telles que:
- Vivre dans des conditions surpeuplées. Vous courez un plus grand risque d’infection à H. pylori si vous vivez dans une maison avec de nombreuses autres personnes.
- Vivre sans un approvisionnement fiable en eau potable. Avoir un approvisionnement fiable en eau courante propre contribue à réduire le risque de H. pylori.
- Vivre dans un pays en développement. Les personnes vivant dans les pays en développement, où les conditions de vie surpeuplées et insalubres peuvent être plus courantes, courent un risque plus élevé d’infection à H. pylori.
- Vivre avec une personne infectée par H. pylori. Si une personne avec qui vous vivez a une infection à H. pylori, vous êtes plus susceptible d’avoir également une infection à H. pylori.
Complications de l’infection à Helicobacter pylori
Les complications de l’infection à H. pylori comprennent:
- Ulcères. H. pylori peut endommager la paroi protectrice de votre estomac et de votre intestin grêle. Au point endommagé, l’acide gastrique créera une plaie ouverte. Environ 10% des personnes atteintes de H. pylori développeront un ulcère.
- Inflammation de la muqueuse de l’estomac. L’infection à H. pylori peut irriter votre estomac, provoquant une inflammation (gastrite).
- Cancer de l’estomac. L’infection à H. pylori est un facteur de risque important pour certains types de cancer de l’estomac.

Prévention de l’infection à Helicobacter pylori
Dans les régions où l’infection à H. pylori et ses complications sont courantes, les médecins doivent tester les personnes en bonne santé pour H. pylori. La question de savoir s’il y a un avantage à tester une infection à H. pylori lorsque vous ne présentez aucun symptôme d’infection est controversée parmi les médecins.
Si vous êtes préoccupé par l’infection à H. pylori ou si vous pensez avoir un risque élevé de cancer de l’estomac, parlez-en à votre médecin.
Diagnostic
Les tests utilisés pour déterminer si vous avez une infection à H.pylori comprennent:
- Test sanguin. L’analyse d’un échantillon sanguin peut révéler des signes d’une infection à H. pylori active ou antérieure dans votre corps. Cependant, les tests d’haleine et de selles sont plus efficaces pour détecter les infections actives à H. pylori qu’un test sanguin.
- Examen respiratoire. Lors d’un test respiratoire, vous avalez une pilule, un liquide ou un pudding contenant des molécules de carbone. Si vous avez une infection à H. pylori, du carbone est libéré lorsque la solution est décomposée dans votre estomac.
Votre corps absorbe le carbone et l’expulse lorsque vous expirez. Vous expirez dans un sac et votre médecin utilise un appareil spécial pour détecter les molécules de carbone.
Les médicaments antiacides, tels que les inhibiteurs de la pompe à protons (IPP), le sous-salicylate de bismuth (Pepto-Bismol) et les antibiotiques peuvent interférer avec la précision de ce test. Votre médecin vous demandera d’arrêter de prendre ces médicaments pendant une semaine avant de passer le test. Ce test est disponible pour les adultes et les enfants.
- Test de selles. Un test de laboratoire appelé test d’antigène des selles recherche des protéines étrangères (antigènes) associées à une infection à H. pylori dans vos selles. Comme dans le test respiratoire, les IPP et le sous-salicylate de bismuth peuvent affecter les résultats de ce test, votre médecin vous demandera donc d’arrêter de prendre ces médicaments pendant deux semaines avant le test.
- Endoscopie. Vous serez sédatif pour ce test. Pendant l’examen, votre médecin enfile un long tube flexible équipé d’une minuscule caméra (endoscope) dans votre gorge et œsophage et dans votre estomac et votre duodénum. Cet instrument permet à votre médecin de visualiser les irrégularités de votre tube digestif supérieur et de prélever des échantillons de tissus (biopsie).
Ces échantillons sont analysés pour une infection à H. pylori. Ce test n’est pas recommandé uniquement pour diagnostiquer une infection à H. pylori, car il est plus invasif qu’un test d’haleine ou de selles, mais il peut être utilisé pour diagnostiquer les ulcères à H. pylori, ou s’il est nécessaire pour exclure d’autres conditions digestives.
Traitement de l’infection à H. pylori
L’infection à H. pylori est généralement traitée avec au moins deux antibiotiques différents à la fois, pour aider à empêcher les bactéries de développer une résistance à un antibiotique particulier. Votre médecin vous prescrira ou recommandera également un médicament antiacide, pour aider votre muqueuse gastrique à guérir.
Les médicaments qui peuvent supprimer l’acide comprennent:
- Inhibiteurs de la pompe à protons (IPP). Ces médicaments empêchent la production d’acide dans l’estomac. Certains exemples d’IPP sont l’oméprazole (Prilosec), l’ésoméprazole (Nexium), le lansoprazole (Prevacid) et le pantoprazole (Protonix).
- Bloqueurs de l’histamine (H-2). Ces médicaments bloquent une substance appelée histamine. L’histamine déclenche la production d’acide. Un exemple est la cimétidine (Tagamet HB).
- Sous-salicylate de bismuth. Plus communément connu sous le nom de marque Pepto-Bismol, ce médicament agit en enrobant l’ulcère et en le protégeant de l’acide gastrique.
Votre médecin peut vous recommander de subir un test de dépistage de H. pylori au moins quatre semaines après votre traitement. Si les tests montrent que le traitement a échoué, vous pouvez subir un autre cycle de traitement avec une combinaison différente d’antibiotiques.
.



















Discussion about this post