La gamma-glutamyl transférase (GGT) et l’alanine aminotransférase (ALT) sont deux enzymes importantes trouvées dans le foie. Des niveaux élevés de ces enzymes peuvent indiquer des lésions hépatiques, une maladie des voies biliaires ou des troubles métaboliques. Beaucoup de gens découvrent qu’ils ont des niveaux de GGT et d’ALT élevés après des tests sanguins de routine, les laissant s’inquiéter des causes et des implications de ces résultats. Cet article explique les raisons du GGT et de l’ALT élevés, des risques pour la santé, des méthodes de diagnostic et des méthodes de traitement efficaces.
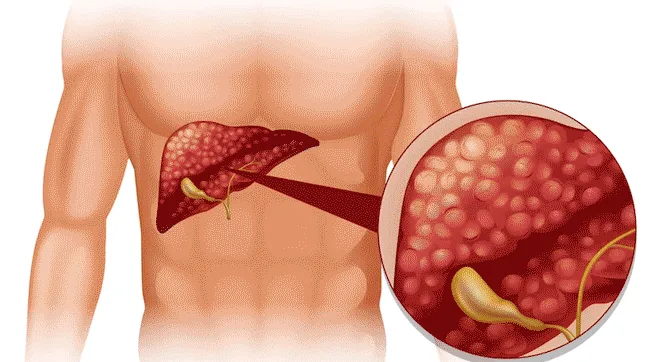
Que sont GGT et ALT?
Le GGT (gamma-glutamyl transférase) est une enzyme principalement trouvée dans le foie, mais elle est également présente dans le pancréas, les reins et les canaux biliaires. Cette enzyme joue un rôle crucial dans le transport des acides aminés et le métabolisme du glutathion. Lorsque les cellules hépatiques sont endommagées, le GGT est libéré dans la circulation sanguine, ce qui en fait un indicateur principal de la fonction hépatique et de la santé des canaux biliaires.
L’ALT (alanine aminotransférase) est une enzyme trouvée principalement dans le foie. L’ALT aide à convertir les acides aminés en énergie. Contrairement au GGT, qui peut être élevé par des facteurs sans rapport avec les dommages aux cellules hépatiques (par exemple, la consommation d’alcool ou les problèmes de canaux biliaires), le niveau d’ALT augmente principalement en cas de dommage direct aux cellules hépatiques, comme dans des conditions telles que l’hépatite ou l’inflammation du foie. Lorsque les cellules hépatiques sont endommagées ou enflammées, l’ALT est libéré dans le sang, signalant des problèmes hépatiques.
Niveau normal vs haut niveau
Les plages normales pour les niveaux de GGT et d’ALT peuvent varier légèrement en fonction du laboratoire, mais généralement:
- Gamme GGT normale: environ 9 à 48 U / L (unités par litre) pour les adultes. Les niveaux de GGT peuvent être légèrement plus élevés chez les hommes par rapport aux femmes.
- Plage ALT normale: généralement 7 à 56 U / L pour les adultes.
Il est important de noter que ces valeurs peuvent différer en fonction de facteurs tels que l’âge, le sexe et les problèmes de santé individuels.
Des niveaux élevés de GGT sont généralement considérés au-dessus de 48 U / L pour les adultes, bien que le seuil puisse varier légèrement selon le laboratoire. Le GGT élevé suggère souvent des problèmes de foie ou de canaux biliaires, de consommation d’alcool ou de certains médicaments affectant le foie.
Les niveaux élevés d’ALT sont généralement considérés comme supérieurs à 56 U / L pour les adultes, selon le laboratoire. L’augmentation de l’ALT indique des lésions des cellules hépatiques, généralement liées à des conditions telles que l’hépatite, la stéatose hépatique ou les lésions hépatiques.
Causes courantes de haut niveau de GGT et d’ALT
Causes liées au foie
1. Maladie du foie alcoolique
La consommation chronique d’alcool entraîne un stress oxydatif et une inflammation dans les cellules hépatiques. Le métabolisme de l’alcool génère de l’acétaldéhyde – un composé toxique qui endommage les hépatocytes. Au fil du temps, ces dommages provoquent une perméabilité accrue des membranes des cellules hépatiques, entraînant une fuite d’enzyme dans la circulation sanguine.
Le GGT est souvent plus élevé que l’ALT dans la maladie hépatique liée à l’alcool. Environ 70% des buveurs chroniques d’alcool ont des niveaux élevés de GGT.
2. Maladie hépatique non alcoolique
L’accumulation excessive des graisses dans les cellules hépatiques se produit en raison de la résistance à l’insuline, de la consommation de graisses alimentaires élevée et de l’augmentation de la lipogenèse (production de graisses) dans le foie. Lorsque le foie ne peut pas traiter et exporter efficacement les graisses, les triglycérides s’accumulent dans les hépatocytes. Ce processus conduit à la lipotoxicité, qui déclenche l’inflammation, le stress oxydatif et les lésions des hépatocytes, augmentant finalement les niveaux d’ALT et de GGT.
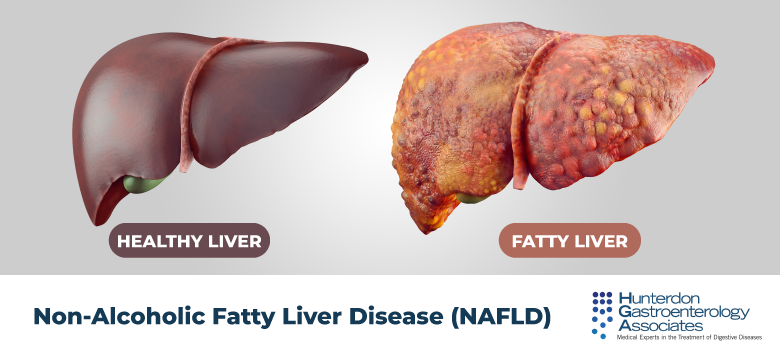
La maladie hépatique non alcoolique se produit dans environ 25% de la population de notre pays, ce qui en fait l’une des affections hépatiques chroniques les plus courantes. Les facteurs de risque de cette maladie comprennent l’obésité, le diabète de type 2, l’hypertension artérielle, le cholestérol élevé, le syndrome métabolique et un mode de vie sédentaire. La prédisposition génétique et certaines habitudes alimentaires, telles que la consommation d’aliments transformés excessifs ou de boissons sucrées, peuvent également augmenter la probabilité de développer cette maladie.
3. Hépatite (A, B, C, auto-immune)
Les virus de l’hépatite attaquent les cellules hépatiques, provoquant une lésion directe des hépatocytes et déclenchant une réponse immunitaire. Il en résulte une nécrose cellulaire et une fuite d’ALT et de GGT dans le sang.
L’hépatite B et C peuvent entraîner une maladie hépatique chronique si elle n’est pas traitée.
4. Cirrhose du foie
Les lésions hépatiques chroniques entraînent une fibrose (formation de tissus cicatriciels), ce qui perturbe la fonction hépatique normale et provoque une fuite d’enzyme hépatique. La cirrhose réduit le flux sanguin dans le foie, conduisant à un autre stress cellulaire et à l’élévation enzymatique.

Les causes de la cirrhose du foie sont la consommation chronique d’alcool, l’hépatite virale, la stéatose hépatique. Les symptômes sont la fatigue, la jaunisse, l’enflure des jambes et de l’abdomen.
5. tumeurs hépatiques ou cancer du foie
Les cellules cancéreuses perturbent la structure du tissu hépatique normal, conduisant à une augmentation du renouvellement cellulaire et à la libération enzymatique dans la circulation sanguine.
Des niveaux élevés d’ALT et de GGT peuvent indiquer un cancer du foie. Des tests d’imagerie comme les tomodensitométrie ou les IRM sont nécessaires pour la confirmation.
Causes biliaires et pancréatiques
1. Maladie de la vésicule biliaire (calculs biliaires, obstruction des canaux biliaires)
Le blocage des canaux biliaires empêche l’écoulement de la bile, entraînant une accumulation de bile et des dommages aux hépatocytes. Il en résulte une augmentation des niveaux de GGT et d’ALT.
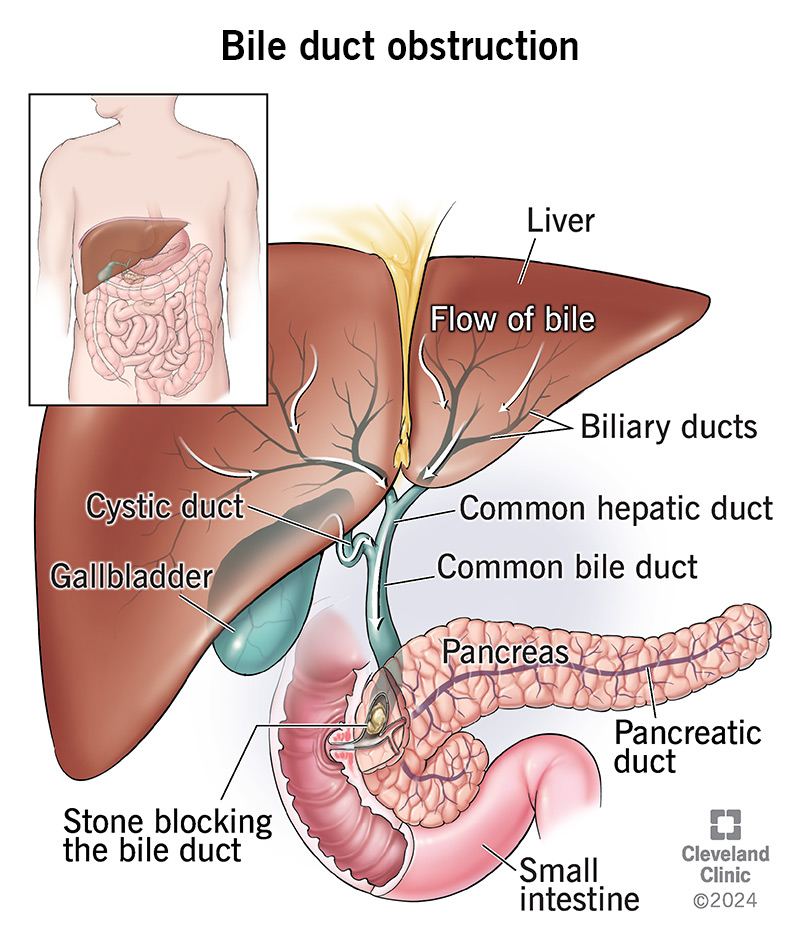
Les symptômes sont la jaunisse, les douleurs abdominales supérieures droites, les nausées.
2. Pancréatite
L’inflammation du pancréas peut provoquer une compression des canaux biliaires ou un reflux des enzymes pancréatiques dans le foie, entraînant une lésion des hépatocytes et une augmentation des niveaux enzymes.
La pancréatite peut survenir chez n’importe qui, mais certains groupes sont plus à risque. Les personnes qui consomment un alcool excessive, ont des calculs biliaires ou souffrent de niveaux de triglycérides élevés sont plus susceptibles de développer une pancréatite. De plus, les personnes ayant des antécédents familiaux de cette maladie, les personnes atteintes de maladies auto-immunes ou les personnes prenant des médicaments spécifiques peuvent également être à risque accru. La pancréatite chronique est plus fréquente chez les hommes, en particulier entre 30 et 40 ans.
Causes métaboliques et systémiques
1. Obésité et syndrome métabolique
L’accumulation excessive des graisses dans le foie contribue à la résistance à l’insuline, ce qui favorise l’inflammation du foie et la fuite d’enzyme.
Cette condition est associée au diabète de type 2 et à l’hypertension artérielle.
2. Diabète et résistance à l’insuline
Les taux chroniques de glycémie augmentent le stress oxydatif et l’inflammation dans les cellules hépatiques, entraînant un dysfonctionnement des hépatocytes et une élévation enzymatique.
3. Hémochromatose
Les dépôts en fer en excès dans les tissus hépatiques génèrent des espèces réactives de l’oxygène (ROS), entraînant un stress oxydatif et une lésion des hépatocytes, entraînant une ALT et du GGT élevés.
Médicaments et causes liées à la toxine
1. Surdosage d’acétaminophène (paracétamol)
Doses élevées d’acétaminophène épuisant le glutathion – un antioxydant clé dans le foie. Il en résulte des dommages oxydatifs, de la mort des cellules hépatiques et de la libération enzymatique.
2. Antibiotiques, statines et médicaments anti-séparation
Certains médicaments provoquent une hépatotoxicité par une toxicité directe des cellules ou des lésions hépatiques à médiation immunitaire, une augmentation des niveaux d’ALT et du GGT.
3. Exposition chimique toxique (pesticides, métaux lourds)
Les toxines industrielles et les métaux lourds induisent le stress oxydatif, l’inflammation et les dommages aux hépatocytes, conduisant à une élévation enzymatique.
Symptômes et risques pour la santé de GGT et Alt élevés
– Fatigue et faiblesse: un symptôme courant de la maladie hépatique chronique. Le métabolisme hépatique altéré entraîne une réduction de la production d’énergie.
– jaunissement de la peau et des yeux: un symptôme d’un dysfonctionnement hépatique significatif. Ce symptôme se produit en raison de l’accumulation de bilirubine lorsque la fonction hépatique diminue.
– Douleurs et gonflements abdominaux: ce symptôme est causé par l’inflammation du foie, l’accumulation de liquide (ascite) ou l’obstruction des canaux biliaires.
– Urine foncée et tabourets pâles: indiquer une obstruction du débit biliaire. Ce symptôme résulte d’une altération de l’excrétion de la bile, conduisant à une accumulation de bilirubine dans l’urine et réduit les pigments biliaires dans les selles.
– Risques à long terme: fibrose hépatique, cirrhose et risque accru de maladies cardiovasculaires.
Diagnostic et évaluation médicale
1. Tests sanguins
– Tests du panneau de fonction du foie (ALT, AST, GGT, ALP, niveaux de bilirubine).
– Tests supplémentaires: marqueurs d’hépatite, études de fer, glycémie à jeun.
2. Tests d’imagerie
– Échographie: test d’imagerie de première ligne pour l’évaluation du foie et de la vésicule biliaire.
– CT / IRM: Utilisé si les tumeurs, le foie gras ou la cirrhose sont suspectés.
3. Biopsie du foie
– Recommandé pour les causes peu peu nombreuses d’élévation des enzymes ou une maladie hépatique sévère suspectée.
Options de traitement
Changements de style de vie
– Réduire l’apport d’alcool: la consommation d’alcool même modérée peut affecter les niveaux de GGT et d’ALT.
– manger un régime assorti du foie: éviter les aliments transformés; Consommer les fruits, les légumes et les protéines maigres.
– Exercice régulièrement: aide à gérer l’obésité et les conditions métaboliques.
Médicaments et interventions médicales
– Traiter les conditions sous-jacentes: antiviraux pour le traitement de l’hépatite; insuline pour le diabète.
– Ajustement des médicaments: consultez votre médecin si un médicament est suspecté de provoquer des niveaux d’enzymes élevés.
Vous devez aller voir un médecin si:
- Les niveaux d’ALT et de GGT restent élevés pendant plusieurs mois.
- Des symptômes comme l’ictère, l’enflure ou une fatigue sévère se produisent.
- Vous avez des antécédents de maladie du foie ou de facteurs de risque comme l’obésité ou la consommation d’alcool.
Des niveaux élevés de GGT et d’ALT peuvent être un signe d’alerte précoce des maladies hépatiques ou des problèmes métaboliques. Comprendre la cause et rechercher des conseils médicaux en temps opportun vous aidera à le traiter efficacement et à prévenir les complications.


















:max_bytes(150000):strip_icc()/recognizing-and-treating-a-yeast-diaper-rash-284385_V3-aecf9328ee0b491992c051f490e5a4bf.png)
:max_bytes(150000):strip_icc()/163870038-56a258733df78cf7727492f7.jpg)
Discussion about this post