Qu’est-ce que la thrombophlébite ?
La thrombophlébite est un processus inflammatoire qui provoque la formation d’un caillot sanguin et le blocage d’une ou plusieurs veines, généralement dans les jambes. La veine affectée peut se trouver près de la surface de votre peau (thrombophlébite superficielle) ou profondément dans un muscle (thrombose veineuse profonde). Les causes comprennent un traumatisme, une intervention chirurgicale ou une inactivité prolongée.
La thrombose veineuse profonde augmente votre risque de problèmes de santé graves. Il est généralement traité avec des anticoagulants. La thrombophlébite superficielle est parfois traitée avec des anticoagulants.
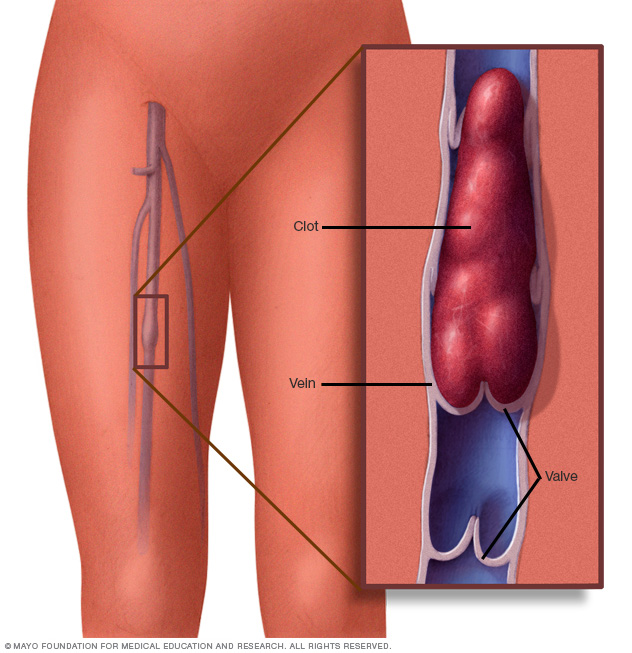
Symptômes de la thrombophlébite
Les signes et symptômes de la thrombophlébite superficielle comprennent :
- Sensation de chaleur et douleur dans la zone touchée
- Rougeur et gonflement
Les signes et symptômes de la thrombose veineuse profonde comprennent :
- Douleur
- Gonflement
Lorsqu’une veine proche de la surface de votre peau est affectée, vous pouvez voir un cordon rouge et dur juste sous la surface de votre peau qui est douloureux au toucher. Lorsqu’une veine profonde de la jambe est touchée, votre jambe peut devenir enflée et douloureuse.
Quand avez-vous besoin de voir un médecin ?
Consultez immédiatement votre médecin si vous avez une veine rouge, enflée ou douloureuse, surtout si vous présentez un ou plusieurs facteurs de risque de thrombophlébite.
Appelez un numéro de téléphone d’urgence si :
- Le gonflement de la veine et la douleur sont sévères
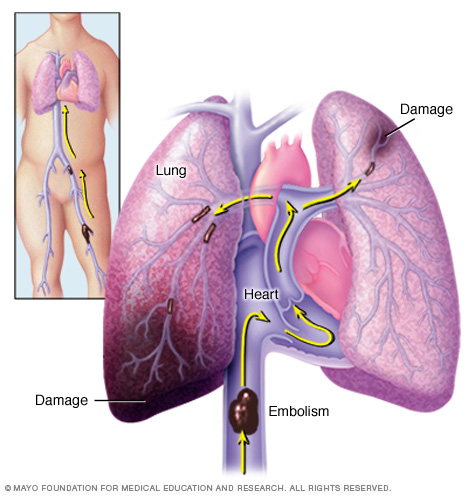
- Vous avez également un essoufflement ou des douleurs thoraciques, toussez du sang ou présentez d’autres symptômes pouvant indiquer un caillot sanguin se déplaçant vers vos poumons (embolie pulmonaire)
Demandez à quelqu’un de vous emmener voir un médecin ou aux urgences, si possible. Il peut être difficile pour vous de conduire, vous devriez avoir quelqu’un avec vous pour vous aider à vous souvenir des informations que vous recevez.
Causes de la thrombophlébite
La cause de la thrombophlébite est un caillot sanguin, qui peut se former dans votre sang à la suite de :
- Une blessure à une veine
- Un trouble héréditaire de la coagulation sanguine
- Être immobile pendant de longues périodes, comme lors d’une blessure ou d’un séjour à l’hôpital
Facteurs de risque
Votre risque de thrombophlébite augmente si vous :
- Sont inactifs pendant une période prolongée, soit parce que vous êtes alité, soit parce que vous voyagez en voiture ou en avion pendant une longue période
- Avoir des varices, qui sont une cause fréquente de thrombophlébite superficielle
- Avoir un stimulateur cardiaque ou avoir un cathéter (un tube fin et flexible) dans une veine centrale, pour le traitement d’une condition médicale, qui peut irriter la paroi des vaisseaux sanguins et diminuer le flux sanguin
- êtes enceinte ou venez d’accoucher
- Utilisez des pilules contraceptives ou un traitement hormonal substitutif, ce qui peut rendre votre sang plus susceptible de coaguler
- Avoir des antécédents familiaux de trouble de la coagulation sanguine ou une tendance à former des caillots sanguins
- Avoir déjà eu des épisodes de thrombophlébite
- Avoir eu un accident vasculaire cérébral
- Sont âgés de plus de 60 ans
- Sont en surpoids ou obèses
- Avoir un cancer
- Fumer du tabac
Si vous présentez un ou plusieurs facteurs de risque, discutez des stratégies de prévention avec votre médecin avant de prendre de longs vols ou de longs trajets en voiture ou si vous envisagez de subir une intervention chirurgicale élective, dont la récupération vous obligera à ne pas bouger beaucoup.
Complications de la thrombophlébite
Les complications de la thrombophlébite superficielle sont rares. Cependant, si vous développez une thrombose veineuse profonde, le risque de complications graves augmente. Les complications de la thrombose veineuse profonde peuvent inclure :
- Embolie pulmonaire. Si une partie d’un caillot veineux profond se déloge, elle peut se rendre dans vos poumons, où elle peut bloquer une artère (embolie) et devenir potentiellement mortelle.
- Syndrome post-phlébétique. Cette condition, également connue sous le nom de syndrome post-thrombotique, peut se développer des mois voire des années après une thrombose veineuse profonde. Le syndrome post-phlébétique peut provoquer une douleur, un gonflement et une sensation de lourdeur durables et éventuellement invalidants dans la jambe affectée.
Prévention de la thrombophlébite
Être assis pendant un long vol ou un trajet en voiture peut faire gonfler vos chevilles et vos mollets et augmenter votre risque de thrombophlébite. Pour aider à prévenir un caillot sanguin, vous devez :
- Faire une promenade. Si vous voyagez en avion, en train ou en bus, montez et descendez l’allée une fois par heure environ. Si vous conduisez, arrêtez-vous toutes les heures environ et déplacez-vous.
- Bougez vos jambes régulièrement. Fléchissez vos chevilles ou appuyez soigneusement vos pieds contre le sol ou le repose-pied devant vous au moins 10 fois par heure.
- Buvez beaucoup d’eau ou d’autres liquides non alcoolisés pour éviter la déshydratation.
Diagnostic de thrombophlébite
Pour diagnostiquer une thrombophlébite, le médecin vous posera des questions sur votre inconfort et recherchera des veines affectées près de la surface de votre peau. Pour déterminer si vous avez une thrombophlébite superficielle ou une thrombose veineuse profonde, le médecin peut choisir l’un de ces tests :
-
Ultrason. Un dispositif en forme de baguette (transducteur) déplacé sur la zone affectée de votre jambe envoie des ondes sonores dans votre jambe. Au fur et à mesure que les ondes sonores traversent les tissus de vos jambes et se réfléchissent, un ordinateur transforme les ondes en une image animée sur un écran vidéo.
Ce test peut confirmer le diagnostic et faire la distinction entre la thrombose veineuse superficielle et profonde.
-
Test sanguin. Presque toutes les personnes atteintes d’un caillot sanguin ont un taux sanguin élevé d’une substance naturelle dissolvant les caillots appelée dimère D. Mais les niveaux de dimère D peuvent être élevés dans d’autres conditions. Ainsi, un test pour le dimère D n’est pas concluant, mais peut indiquer la nécessité de tests supplémentaires.
Il est également utile pour exclure une thrombose veineuse profonde et pour identifier les personnes à risque de développer une thrombophlébite à plusieurs reprises.
Traitement de la thrombophlébite
Pour la thrombophlébite superficielle, votre médecin pourrait vous recommander d’appliquer de la chaleur sur la zone douloureuse, d’élever la jambe affectée, d’utiliser un anti-inflammatoire non stéroïdien en vente libre et éventuellement de porter des bas de contention. La thrombophlébite superficielle s’améliore généralement d’elle-même.
Votre médecin pourrait également recommander ces méthodes de traitement pour les deux types de thrombophlébite :
- Médicaments anticoagulants. Si vous avez une thrombose veineuse profonde, l’injection d’un médicament anticoagulant, comme l’héparine de bas poids moléculaire, le fondaparinux (Arixtra) ou l’apixaban (Eliquis), empêchera les caillots de grossir. Après le premier traitement, on vous demandera probablement de prendre de la warfarine (Coumadin, Jantoven) ou du rivaroxaban (Xarelto) pendant plusieurs mois pour continuer à prévenir la formation de caillots. Les anticoagulants peuvent provoquer des saignements excessifs. Suivez toujours attentivement les instructions de votre médecin.
- Médicaments dissolvant les caillots. Le traitement avec un médicament dissolvant les caillots est appelé thrombolyse. Le médicament alteplase (Activase) est utilisé pour dissoudre les caillots sanguins chez les personnes atteintes de thrombose veineuse profonde étendue, y compris celles qui ont un caillot sanguin dans les poumons (embolie pulmonaire).
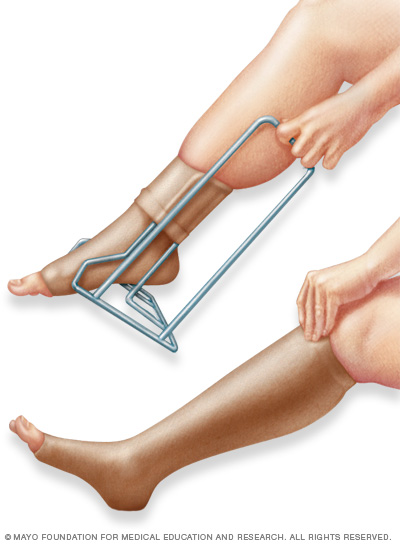
- Bas de compression. Les bas de compression sur ordonnance aident à prévenir l’enflure et à réduire les risques de complications de la thrombose veineuse profonde.
- Filtre veine cave. Si vous ne pouvez pas prendre d’anticoagulants, un filtre peut être inséré dans la veine principale de votre abdomen (veine cave) pour empêcher les caillots qui se détachent dans les veines des jambes de se loger dans vos poumons. Habituellement, le filtre est retiré lorsqu’il n’est plus nécessaire.
- Stripping des varices. Votre médecin peut enlever chirurgicalement les varices qui provoquent des douleurs ou des thrombophlébites récurrentes. La procédure est réalisée en enlevant une longue veine à travers de petites incisions. Le retrait de la veine n’affectera pas le flux sanguin dans votre jambe car les veines plus profondes dans la jambe prennent en charge l’augmentation des volumes de sang.
Soins à domicile
En plus des traitements médicaux, voici des mesures d’auto-soins pour aider à améliorer la thrombophlébite.
Si vous avez une thrombophlébite superficielle :
- Utilisez un gant de toilette chaud pour appliquer de la chaleur sur la zone concernée plusieurs fois par jour
- Lève ta jambe
- Utilisez un anti-inflammatoire non stéroïdien, tel que l’ibuprofène (Advil, Motrin IB, autres médicaments) ou le naproxène sodique (Aleve, autres médicaments), si recommandé par votre médecin
Informez votre médecin si vous prenez un autre anticoagulant, comme l’aspirine.
Si vous avez une thrombose veineuse profonde :
- Prenez des anticoagulants sur ordonnance comme indiqué pour prévenir les complications
- Levez la jambe si elle est enflée
- Portez vos bas de compression de prescription comme indiqué
Préparer un rendez-vous avec un médecin
Si vous avez du temps avant le rendez-vous, voici quelques informations pour vous aider à vous préparer.
Que pouvez-vous faire pour vous préparer
Faire une liste de:
- Vos symptômes, y compris tout symptôme qui peut sembler sans rapport avec la raison de votre rendez-vous
- Informations personnelles clés, y compris des antécédents familiaux de troubles de la coagulation sanguine ou de longues périodes d’inactivité récemment, comme un voyage en voiture ou en avion
- Tous les médicaments, vitamines ou autres compléments alimentaires que vous prenez
- Questions à poser à votre médecin
Pour la thrombophlébite, les questions de base à poser à votre médecin comprennent :
- Qu’est-ce qui cause probablement mon état?
- Quelles sont les autres causes possibles ?
- De quels tests ai-je besoin ?
- Quelles sont les méthodes de traitement disponibles et lesquelles recommandez-vous ?
- J’ai d’autres problèmes de santé. Comment puis-je gérer ces conditions de santé ensemble?
- Y a-t-il des restrictions alimentaires ou d’activités que je dois suivre ?
Ce que votre médecin peut vous demander
Votre médecin est susceptible de vous poser les questions suivantes :
- Quand vos symptômes ont-ils commencé ?
- Avez-vous des symptômes tout le temps ou est-ce que les symptômes vont et viennent ?
- Quelle est la gravité de vos symptômes ?
- Avez-vous subi une blessure ou une intervention chirurgicale au cours des trois derniers mois ?
- Qu’est-ce qui semble améliorer ou aggraver vos symptômes ?















:max_bytes(150000):strip_icc()/GettyImages-1132618814-32ee13f442fd408db0b953826f0acaf6.jpg)
:max_bytes(150000):strip_icc()/GettyImages-605380875-5a2f34ff89eacc0037a800f4.jpg)
Discussion about this post