L’engourdissement et la froideur des jambes chez les personnes âgées sont une affection assez courante, souvent causée par l’athérosclérose ou une insuffisance veineuse chronique, mais peut également être causée par d’autres raisons. De nombreuses personnes de 70 ans ont souvent les jambes engourdies, aussi bien en hiver qu’en été, et ont toujours froid aux pieds. Cet article explique les causes courantes d’engourdissement et de froid dans les jambes et les pieds chez les personnes âgées et fournit des conseils sur le diagnostic et le traitement de cette affection.

Causes courantes d’engourdissement et de froid dans les deux jambes chez les personnes âgées
1. Maladie artérielle périphérique
La maladie artérielle périphérique est due au rétrécissement des artères périphériques provoqué par l’athérosclérose, réduisant ainsi le flux sanguin vers les extrémités. Cet apport sanguin insuffisant entraîne un refroidissement et, dans les cas graves, des lésions tissulaires. L’ischémie chronique peut également altérer la fonction nerveuse, provoquant un engourdissement.
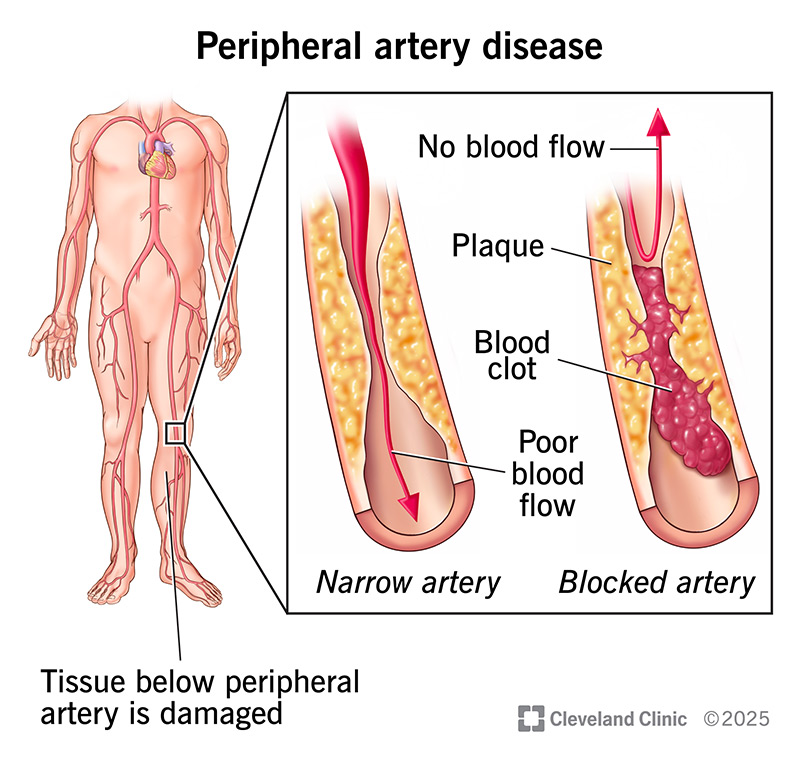
L’athérosclérose se développe à partir de l’accumulation de dépôts graisseux, de cholestérol et d’autres substances sur les parois artérielles. Au fil du temps, cette accumulation entraîne la formation de plaques, le durcissement et le rétrécissement des artères. Chez les personnes âgées, ce processus s’accélère en raison de l’exposition cumulative à des facteurs de risque tels que le tabagisme, une mauvaise alimentation et un mode de vie sédentaire. De plus, le vieillissement provoque des changements naturels dans les vaisseaux sanguins, tels qu’une diminution de l’élasticité, ce qui contribue au rétrécissement des artères.
La maladie artérielle périphérique survient chez environ 15 à 20 % des personnes de plus de 60 ans, avec une prévalence augmentant avec l’âge. Les facteurs de risque comprennent le tabagisme, le diabète, l’hypertension et l’hypercholestérolémie.
Diagnostic de maladie artérielle périphérique :
- Index cheville-brachial : test non invasif mesurant le rapport entre la pression artérielle de la cheville et la pression artérielle du bras.
- Échographie : imagerie Doppler pour évaluer le flux sanguin.
- Angiographie : imagerie détaillée pour visualiser les blocages artériels.
Traitement de la maladie artérielle périphérique :
- Modifications du mode de vie : arrêt du tabac, exercice régulier et alimentation saine.
- Utilisation de médicaments : agents antiplaquettaires (par exemple, aspirine), statines et vasodilatateurs.
- Chirurgie : Angioplastie ou pontage pour les cas graves.
2. Neuropathie diabétique
L’hyperglycémie chronique endommage les nerfs périphériques, entraînant une perte sensorielle, des picotements et un engourdissement. Une mauvaise circulation sanguine chez les diabétiques peut exacerber la froideur des jambes.
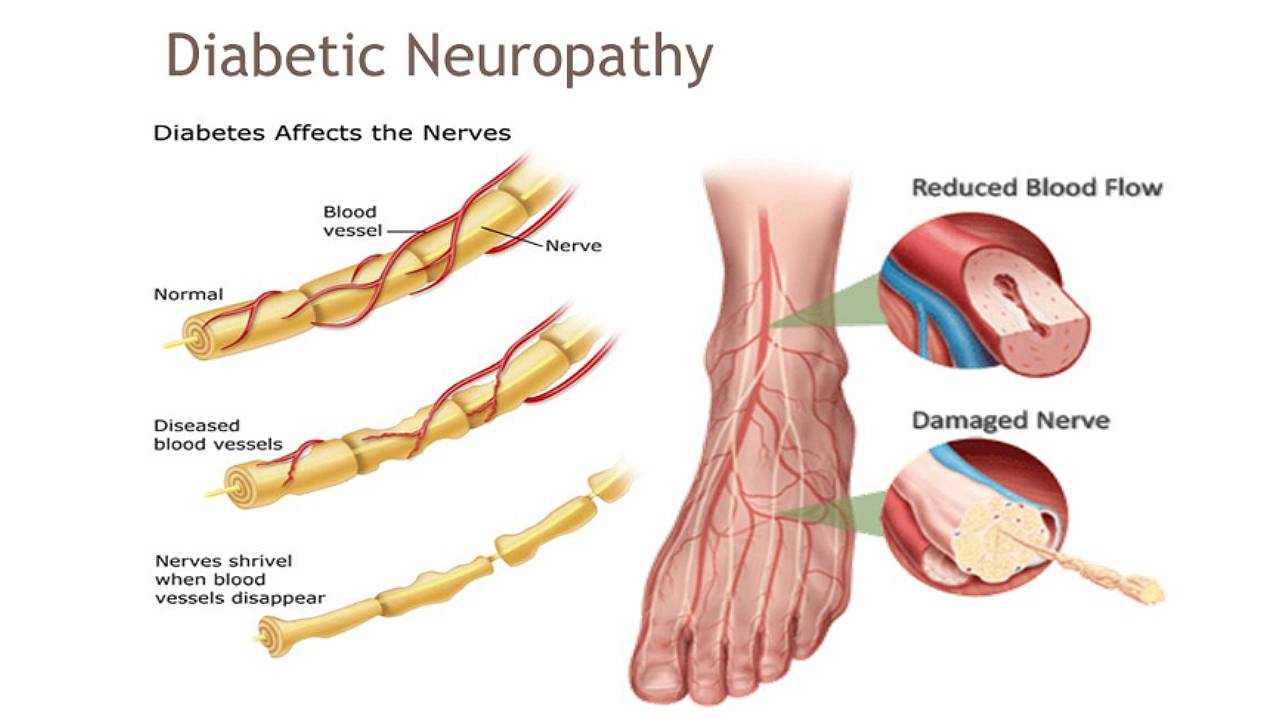
Le diabète est un trouble métabolique caractérisé par une altération de la production ou de la fonction de l’insuline, conduisant à une hyperglycémie chronique. Chez les personnes âgées, le risque de diabète augmente en raison d’une activité physique réduite, d’une prise de poids et d’une résistance à l’insuline liée à l’âge. Une exposition prolongée à des taux élevés de sucre dans le sang endommage les petits vaisseaux sanguins qui nourrissent les nerfs, conduisant à une neuropathie diabétique.
Jusqu’à 50 % des personnes diabétiques souffrent de neuropathie. Ce risque augmente avec l’âge, la durée du diabète et un mauvais contrôle glycémique.
Diagnostic de la neuropathie diabétique :
- Études de conduction nerveuse : évaluer l’activité électrique des nerfs.
- Examen physique : test des vibrations et de la sensation de température.
- Tests sanguins : Évaluez les niveaux de glucose et les marqueurs d’inflammation.
Traitement de la neuropathie diabétique :
- Contrôle glycémique : maintenir la glycémie dans les plages cibles.
- Utilisation de médicaments : gabapentine, prégabaline ou duloxétine pour gérer la douleur.
3. Sténose vertébrale
La sténose vertébrale comprime les nerfs responsables de la transmission des signaux entre la moelle épinière et les jambes. Ces signaux contrôlent les mouvements musculaires et relaient les informations sensorielles (comme le toucher, la température et la douleur) des jambes vers le cerveau.
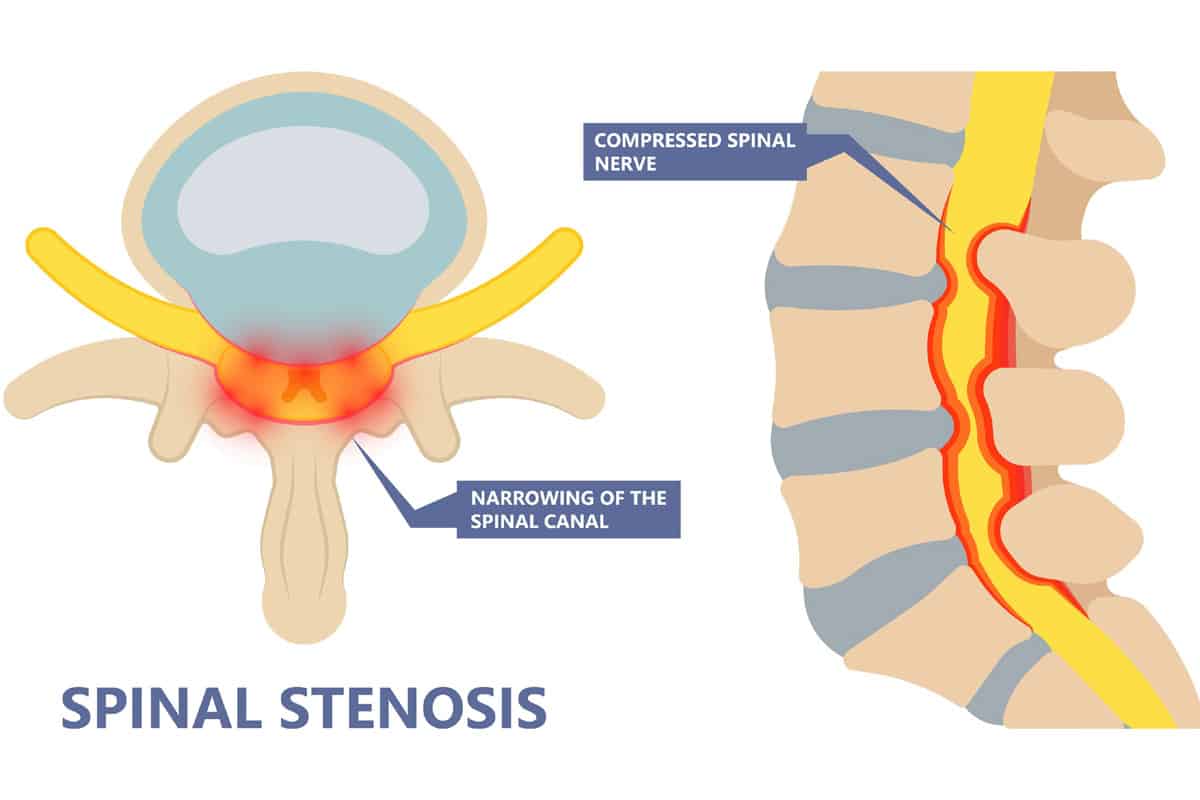
Le rétrécissement du canal rachidien comprime ces nerfs, perturbant leur capacité à transmettre efficacement les signaux. Cette compression peut provoquer des symptômes tels qu’un engourdissement, une faiblesse et des sensations de froid dans les jambes, car la voie de communication entre le cerveau et les jambes est altérée.
Le processus de vieillissement entraîne des modifications dégénératives de la colonne vertébrale, notamment un épaississement des ligaments, des éperons osseux et une dégénérescence discale. Ces changements structurels réduisent l’espace dans le canal rachidien, provoquant une compression nerveuse. La sténose vertébrale est plus fréquente chez les personnes âgées car ces changements dégénératifs s’accumulent avec le temps.
La sténose vertébrale survient chez environ 30 % des personnes de plus de 70 ans. Les modifications dégénératives de la colonne vertébrale, telles que l’arthrose, y contribuent fréquemment.
Diagnostic de sténose vertébrale :
- IRM : fournit des images détaillées des structures vertébrales.
- Tomodensitométrie : utiles pour visualiser les structures osseuses.
- Examen physique : identification des symptômes dépendants de la posture, tels qu’un soulagement en flexion vers l’avant.
Traitement de la sténose vertébrale :
- Physiothérapie : exercices pour renforcer les muscles du tronc et du dos.
- Utilisation de médicaments : anti-inflammatoires non stéroïdiens (AINS) pour soulager la douleur.
- Chirurgie : Laminectomie ou fusion vertébrale pour les cas graves.
4. Insuffisance veineuse chronique
L’insuffisance veineuse chronique survient lorsque les valvules veineuses des jambes tombent en panne, entraînant un mauvais retour veineux et une accumulation de sang. Cette condition entraîne un gonflement, une sensation de froid et parfois un engourdissement dû à la pression exercée sur les nerfs voisins.
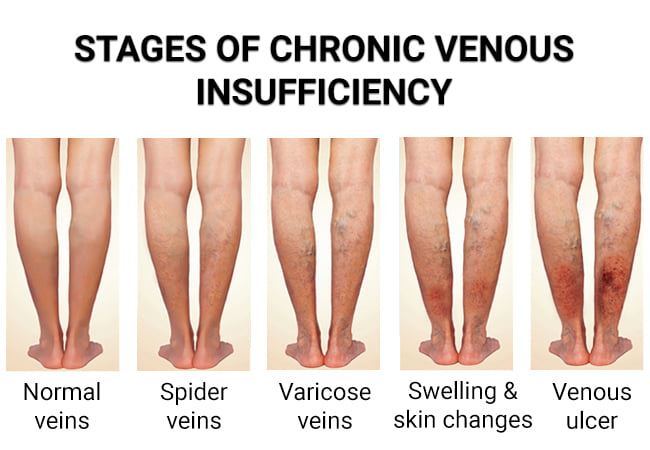
Le vieillissement affaiblit les parois et les valvules des veines, les rendant moins efficaces pour empêcher le sang de refluer. La station debout prolongée, l’obésité et les antécédents de caillots sanguins exacerbent cette maladie, la rendant plus fréquente chez les personnes âgées.
L’insuffisance veineuse chronique survient chez environ 30 % des personnes de plus de 70 ans et est plus fréquente chez les femmes. Les facteurs de risque comprennent l’obésité, la station debout prolongée et des antécédents de thrombose veineuse profonde.
Diagnostic:
- Échographie duplex : identifie un dysfonctionnement des valvules veineuses et des anomalies du flux sanguin.
- Examen physique : observation d’un gonflement des jambes, de varices et de changements cutanés.
Traitement de l’insuffisance veineuse chronique :
- Thérapie par compression : Portez des bas pour améliorer le retour veineux.
- Changements de style de vie : gestion du poids et élévation des jambes.
- Chirurgie : Ablation veineuse ou sclérothérapie pour les cas graves.
5. Carence en vitamine B12
La vitamine B12 est essentielle à la santé nerveuse. Une carence en vitamine B12 entraîne une démyélinisation des nerfs périphériques, provoquant des engourdissements, des picotements et des sensations de froid. L’anémie résultant d’une carence en vitamine B12 peut également contribuer au rhume.
Environ 15 % des personnes âgées souffrent d’une carence en vitamine B12. La carence en vitamine B12 chez les personnes âgées résulte souvent d’un apport alimentaire réduit et d’une malabsorption. Des affections telles que la gastrite atrophique, qui deviennent plus fréquentes avec l’âge, entraînent une diminution de la production d’acide gastrique, ce qui altère l’absorption de la vitamine B12. Les médicaments (le cas échéant), tels que la metformine et les inhibiteurs de la pompe à protons, augmentent encore le risque.
Diagnostic:
- Tests sanguins : mesurez les taux sériques de B12, d’acide méthylmalonique et d’homocystéine.
- Examen neurologique : évaluer les réflexes et la fonction sensorielle.
Traitement de la carence en vitamine B12 :
- Supplémentation : Vitamine B12 orale ou intramusculaire selon la gravité.
- Modifications alimentaires : y compris les aliments enrichis et les produits d’origine animale.
6. Sclérose en plaques
La sclérose en plaques est une maladie qui provoque la destruction de la gaine protectrice des nerfs. Dans la sclérose en plaques, le système immunitaire attaque la gaine protectrice qui recouvre les fibres nerveuses, appelée myéline. La sclérose en plaques peut provoquer des engourdissements, une faiblesse, des difficultés à marcher, des changements de vision et d’autres symptômes. Les lésions affectant les zones de la moelle épinière peuvent perturber les signaux envoyés aux jambes, provoquant des engourdissements et des sensations de froid.
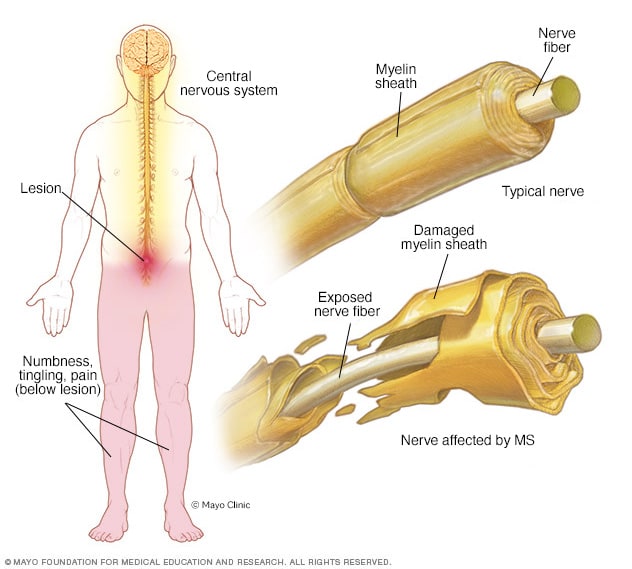
Bien que la sclérose en plaques se manifeste généralement chez les personnes plus jeunes, une sclérose en plaques à apparition tardive (après 50 ans) peut survenir. La cause exacte de la sclérose en plaques reste inconnue, mais la prédisposition génétique et les facteurs environnementaux, tels que les infections et les faibles taux de vitamine D, jouent un rôle. Le vieillissement peut également influencer la régulation du système immunitaire, contribuant ainsi à l’apparition tardive de cas.
Diagnostic de la sclérose en plaques :
- IRM : Pour rechercher des plaques dans le système nerveux central.
- Ponction lombaire : Analyse du liquide céphalo-rachidien à la recherche de marqueurs inflammatoires.
- Tests neurologiques : Évaluation des déficits moteurs et sensoriels.
Traitement de la sclérose en plaques :
- Thérapies modificatrices de la maladie : par exemple, les interférons ou l’acétate de glatiramère.
- Prise en charge symptomatique : physiothérapie et médicaments contre la spasticité ou la douleur.
7. Hypothyroïdie
Une thyroïde sous-active ralentit le métabolisme, réduisant ainsi la production de chaleur et provoquant des sensations de froid. L’atteinte nerveuse peut entraîner un engourdissement.
Le risque d’hypothyroïdie augmente avec l’âge en raison de maladies auto-immunes comme la thyroïdite de Hashimoto, qui deviennent plus répandues chez les populations plus âgées. De plus, la réduction de la fonction thyroïdienne au fil du temps et les effets secondaires des médicaments (le cas échéant) peuvent entraîner une thyroïde sous-active chez les personnes âgées.
L’hypothyroïdie touche 4 à 10 % de la population, avec une prévalence plus élevée chez les personnes âgées et les femmes.
Diagnostic de l’hypothyroïdie :
- Tests sanguins : mesurez la thyréostimuline (TSH) et la thyroxine libre (T4).
- Évaluation clinique : évaluation des symptômes tels que la fatigue, la prise de poids et la peau sèche.
Traitement de l’hypothyroïdie :
- Remplacement des hormones thyroïdiennes : traitement à la lévothyroxine.
- Surveillance : analyses sanguines régulières pour maintenir des niveaux de TSH appropriés.
Quand faut-il aller voir un médecin ?
Même si un engourdissement ou une froideur occasionnelle dans les jambes peut être dû à des facteurs temporaires comme une position assise prolongée ou une exposition au froid, les symptômes persistants ou qui s’aggravent ne doivent pas être ignorés. Vous devez consulter un médecin si :
- Ces symptômes persistent ou s’aggravent avec le temps : un engourdissement ou une froideur chronique pourrait indiquer un problème médical sous-jacent nécessitant une attention particulière.
- Douleur ou gonflement : une douleur ou un gonflement peut suggérer des affections telles qu’une thrombose veineuse profonde ou une insuffisance veineuse chronique.
- Des difficultés à marcher ou une faiblesse surviennent : il peut s’agir de signes de sténose vertébrale, de neuropathie ou d’autres problèmes neurologiques.
- Des modifications cutanées ou des ulcères apparaissent : une mauvaise circulation sanguine due à une maladie artérielle périphérique ou au diabète peut entraîner des lésions tissulaires.
- Une perte de poids inexpliquée, de la fatigue ou d’autres symptômes systémiques accompagnent les sensations : cela peut indiquer des conditions telles que l’hypothyroïdie ou une carence en vitamine B12.
Un diagnostic et un traitement précoces des causes sous-jacentes peuvent prévenir les complications et améliorer la qualité de vie. Un médecin effectuera des examens physiques, des analyses de sang, des études d’imagerie ou des tests de conduction nerveuse pour déterminer la cause profonde et recommander un traitement approprié.

















Discussion about this post