Aperçu
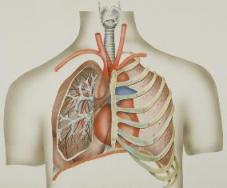
Qu’est-ce qu’une embolie pulmonaire ?
Une embolie pulmonaire est un caillot sanguin dans le poumon qui se produit lorsqu’un caillot dans une autre partie du corps (souvent la jambe ou le bras) se déplace dans la circulation sanguine et se loge dans les vaisseaux sanguins du poumon. Cela limite le flux sanguin vers les poumons, abaisse les niveaux d’oxygène dans les poumons et augmente la pression artérielle dans les artères pulmonaires.
Si un caillot se développe dans une veine et qu’il y reste, cela s’appelle un thrombus. Si le caillot se détache de la paroi de la veine et se déplace vers une autre partie de votre corps, cela s’appelle un embolie.
Si les EP ne sont pas traitées rapidement, elles peuvent causer des lésions cardiaques ou pulmonaires et même la mort.
Qui est à risque de développer un caillot sanguin?
Les personnes à risque de développer un caillot sanguin sont celles qui :
- Avoir été inactif ou immobile pendant de longues périodes en raison d’un alitement ou d’une intervention chirurgicale.
- Avoir des antécédents personnels ou familiaux de trouble de la coagulation sanguine, comme une thrombose veineuse profonde (TVP) ou une embolie pulmonaire (EP).
- Avoir des antécédents de cancer ou recevoir une chimiothérapie.
- Asseyez-vous pendant de longues périodes.
Les personnes à risque de développer une embolie pulmonaire comprennent celles qui :
- Sont inactifs pendant de longues périodes lorsqu’ils voyagent en véhicule à moteur, en train ou en avion.
- Avoir des antécédents d’insuffisance cardiaque ou d’accident vasculaire cérébral.
- Sont en surpoids ou obèses.
- Avoir récemment subi un traumatisme ou une blessure à une veine, peut-être après une intervention chirurgicale récente, une fracture ou en raison de varices.
- êtes enceinte ou avez accouché au cours des 6 dernières semaines.
- Prenez des pilules contraceptives (contraceptifs oraux) ou un traitement hormonal substitutif.
- Placement de cathéters veineux centraux dans le bras ou la jambe Si vous présentez l’un de ces facteurs de risque et que vous avez eu un caillot sanguin, veuillez en parler avec votre fournisseur de soins de santé afin que des mesures puissent être prises pour réduire votre risque personnel.
Quelle est la gravité d’une embolie pulmonaire?
Une embolie pulmonaire peut se dissoudre d’elle-même ; elle est rarement fatale lorsqu’elle est diagnostiquée et traitée correctement. Cependant, si elle n’est pas traitée, elle peut être grave et entraîner d’autres complications médicales, y compris la mort. Une embolie pulmonaire peut :
- Provoquer des lésions cardiaques.
- Soyez mortelle, selon la taille du caillot.
Symptômes et causes
Quels sont les symptômes de l’embolie pulmonaire ?
Les symptômes de l’embolie pulmonaire varient en fonction de la gravité du caillot. Bien que la plupart des personnes atteintes d’embolie pulmonaire éprouvent des symptômes, certaines n’en auront pas. Les premiers signes sont généralement un essoufflement et des douleurs thoraciques qui s’aggravent si vous vous exercez. Vous pouvez cracher des crachats sanglants. Si vous présentez ces symptômes, consultez immédiatement un médecin. L’embolie pulmonaire est grave mais très traitable. Un traitement rapide réduit considérablement le risque de décès.
Les symptômes peuvent inclure :
- Essoufflement soudain – que vous ayez été actif ou au repos.
- Douleur aiguë inexpliquée dans la poitrine, le bras, l’épaule, le cou ou la mâchoire. La douleur peut également ressembler aux symptômes d’une crise cardiaque.
- Toux avec ou sans expectoration sanglante (mucus).
- Peau pâle, moite ou bleuâtre.
- Rythme cardiaque rapide (pouls).
- Transpiration excessive.
- Dans certains cas, se sentir anxieux, étourdi, s’évanouir ou s’évanouir.
- Respiration sifflante.
Il est également possible d’avoir un caillot de sang et de ne présenter aucun symptôme, alors discutez de vos facteurs de risque avec votre fournisseur de soins de santé.
Si vous présentez des symptômes d’embolie pulmonaire, consultez immédiatement un médecin.
Qu’est-ce qui cause l’embolie pulmonaire?
Une embolie pulmonaire peut survenir :
- Lorsque le sang s’accumule (ou « s’accumule ») dans une certaine partie du corps (généralement un bras ou une jambe). L’accumulation de sang se produit généralement après de longues périodes d’inactivité, comme après une intervention chirurgicale ou un repos au lit.
- Lorsque les veines ont été blessées, par exemple à la suite d’une fracture ou d’une intervention chirurgicale (en particulier au niveau du bassin, de la hanche, du genou ou de la jambe).
- À la suite d’une autre condition médicale, telle qu’une maladie cardiovasculaire (y compris l’insuffisance cardiaque congestive, la fibrillation auriculaire et la crise cardiaque) ou un accident vasculaire cérébral.
- Lorsque les facteurs de coagulation dans le sang sont augmentés, élevés ou, dans certains cas, abaissés. Des facteurs de coagulation élevés peuvent survenir avec certains types de cancer ou chez certaines femmes prenant un traitement hormonal substitutif ou des contraceptifs oraux. Des facteurs de coagulation anormaux ou faibles peuvent également survenir à la suite de conditions héréditaires.
Diagnostic et tests
Comment détecte-t-on une embolie pulmonaire ?
L’embolie pulmonaire est généralement détectée par les tests suivants :
- Tomodensitométrie (TDM).
- Analyse pulmonaire.
- Tests sanguins (y compris le test des D-dimères).
- Angiographie pulmonaire.
- Échographie de la jambe – aide à identifier les caillots sanguins chez les patients qui ne peuvent pas subir de radiographie en raison d’allergies aux colorants ou qui sont trop malades pour quitter leur chambre d’hôpital.
- Imagerie par résonance magnétique (IRM) des jambes ou des poumons.
Prise en charge et traitement
Comment traite-t-on l’embolie pulmonaire?
Le traitement de l’embolie pulmonaire est généralement dispensé dans un hôpital, où votre état peut être étroitement surveillé.
La durée de votre traitement et de votre séjour à l’hôpital variera en fonction de la gravité du caillot.
Selon votre état de santé, les options de traitement peuvent inclure des médicaments anticoagulants (anticoagulants), une thérapie thrombolytique, des bas de compression et parfois des interventions chirurgicales ou interventionnelles pour améliorer la circulation sanguine et réduire le risque de futurs caillots sanguins.
Médicaments anticoagulants
Dans la plupart des cas, le traitement consiste en des médicaments anticoagulants (également appelés anticoagulants). Les anticoagulants diminuent la capacité du sang à coaguler et empêchent de futurs caillots sanguins.
Les médicaments anticoagulants comprennent la warfarine (Coumadin®), l’héparine, l’héparine de bas poids moléculaire (comme Lovenox® ou Dalteparin®) et le fondaparinux (Arixtra®).
- Warfarine se présente sous forme de comprimés et est pris par voie orale (par la bouche).
- Héparine est un médicament liquide et est administré soit par une ligne intraveineuse (IV) qui administre le médicament directement dans la veine, soit par des injections sous-cutanées (sous la peau) administrées à l’hôpital.
- Héparine de bas poids moléculaire est injecté sous ou sous la peau (voie sous-cutanée). Il est administré une ou deux fois par jour et peut être pris à la maison.
- Fondaparinux (Arixtra) est un nouveau médicament qui s’injecte par voie sous-cutanée, une fois par jour.
Vous et votre famille recevrez plus d’informations sur la façon de prendre le médicament anticoagulant prescrit. Comme pour tout médicament, il est important que vous compreniez comment et quand prendre votre anticoagulant et que vous suiviez les directives de votre médecin.
Le type de médicament qui vous a été prescrit, la durée de votre traitement et le type de surveillance de suivi dont vous aurez besoin dépendent de votre diagnostic. Assurez-vous de respecter tous les rendez-vous de suivi prévus avec votre médecin et le laboratoire afin que votre réponse au médicament puisse être surveillée de près.
Pendant que vous prenez des anticoagulants, votre suivi comprendra des tests sanguins fréquents, tels que :
- PT-INR : Le test du temps de prothrombine (PT ou protime)/International Normalized Ratio (INR) : votre INR aidera votre fournisseur de soins de santé à déterminer à quelle vitesse votre sang coagule et si votre dose de médicament doit être modifiée. Ce test est utilisé pour surveiller votre état si vous prenez Coumadin.
- Thromboplastine partielle activée (aPTT) : Mesure le temps nécessaire au sang pour coaguler. Ce test est utilisé pour surveiller votre état si vous prenez de l’héparine.
- Dosage Anti-Xa ou Héparine : Mesure le taux d’héparine de bas poids moléculaire dans le sang. Il n’est généralement pas nécessaire d’utiliser ce test, sauf si vous êtes en surpoids, si vous souffrez d’une maladie rénale ou si vous êtes enceinte.
Quelles sont les autres options de traitement ?
Bas de compression
Les bas de compression (tuyaux de soutien) facilitent la circulation sanguine dans les jambes et doivent être utilisés conformément aux prescriptions de votre médecin. Les bas sont généralement jusqu’aux genoux et compriment vos jambes pour empêcher l’accumulation de sang.
Discutez avec votre médecin de la façon d’utiliser vos bas de contention, de leur durée et de leur entretien. Il est important de laver les bas de compression conformément aux instructions pour éviter de les endommager.
Procédures
Si une embolie pulmonaire met la vie en danger ou si d’autres traitements ne sont pas efficaces, votre médecin peut vous recommander :
- Chirurgie pour enlever l’embolie de l’artère pulmonaire.
- Procédure interventionnelle dans laquelle un filtre est placé à l’intérieur de la plus grande veine du corps (filtre de la veine cave) afin que les caillots puissent être piégés avant qu’ils ne pénètrent dans les poumons.
Thérapie thrombolytique
Les médicaments thrombolytiques (« casseurs de caillot »), y compris l’activateur tissulaire du plasminogène (TPA), sont utilisés pour dissoudre le caillot. Les thrombolytiques sont toujours administrés dans un hôpital où le patient peut être étroitement surveillé. Ces médicaments sont utilisés dans des situations particulières, par exemple si la tension artérielle du patient est basse ou si l’état du patient est instable en raison de l’embolie pulmonaire.
La prévention
Comment prévenir l’embolie pulmonaire ?
- Exercice régulier. Si vous ne pouvez pas vous déplacer en raison d’un repos au lit, d’une convalescence après une opération ou d’un voyage prolongé, bougez vos bras, vos jambes et vos pieds pendant quelques minutes par heure. Si vous savez que vous devrez rester assis ou debout pendant de longues périodes, portez des bas de compression pour favoriser la circulation sanguine.
- Buvez beaucoup de liquides, comme de l’eau et du jus, mais évitez l’excès d’alcool et de caféine.
- Si vous devez rester immobile pendant de longues périodes, bougez quelques minutes par heure : bougez vos pieds et vos jambes, pliez vos genoux et tenez-vous sur la pointe des pieds.
- Ne pas fumer.
- Évitez de croiser les jambes.
- Ne portez pas de vêtements moulants.
- Perdez du poids si vous êtes en surpoids.
- Élevez vos pieds pendant 30 minutes deux fois par jour.
- Discutez avec votre médecin de la réduction de vos facteurs de risque, surtout si vous ou l’un des membres de votre famille avez eu un caillot sanguin.
Vivre avec
En quoi consistent les soins de suite après une embolie pulmonaire ?
Assurez-vous de discuter et de comprendre vos soins de suivi avec votre médecin. Suivez les recommandations de votre médecin pour réduire le risque d’une autre embolie pulmonaire.
Respectez tous les rendez-vous avec votre médecin et le laboratoire afin que votre réponse aux traitements prescrits puisse être surveillée.

















:max_bytes(150000):strip_icc()/pregnancy-symptoms-that-come-and-go-3971499-bfef2bfb5425454689be04dd36d56010.jpg)

Discussion about this post