Les pertes brunes, les douleurs abdominales et les maux de dos sont des symptômes courants qui peuvent survenir simultanément, provoquant une détresse importante chez ceux qui les ressentent. Cet article discutera des causes possibles de ces symptômes, des méthodes de diagnostic et des options de traitement.
Causes des pertes brunes, des douleurs abdominales et des maux de dos et traitement
L’une des maladies et affections suivantes peut provoquer des pertes brunes, des douleurs abdominales et des maux de dos.
1. Maladie inflammatoire pelvienne
La maladie inflammatoire pelvienne est une infection des organes reproducteurs féminins, généralement causée par des bactéries sexuellement transmissibles. Cette maladie touche chaque année des dizaines de millions de personnes dans le monde.

La bactérie responsable de la maladie inflammatoire pelvienne peut entraîner une inflammation et une cicatrisation des organes reproducteurs, provoquant des douleurs abdominales, des maux de dos et des pertes brunes. La décharge résulte de la présence de vieux sang et de pus dans la zone infectée.
Diagnostic : La maladie inflammatoire pelvienne est généralement diagnostiquée par une combinaison d’un examen physique, d’antécédents médicaux et de tests de laboratoire. Un examen pelvien permet d’identifier une sensibilité ou un écoulement anormal, tandis que des tests sanguins et des études d’imagerie comme l’échographie peuvent confirmer le diagnostic.
Traitement : la maladie inflammatoire pelvienne nécessite une antibiothérapie pour traiter l’infection sous-jacente. Dans les cas graves, une hospitalisation et des antibiotiques intraveineux peuvent être nécessaires. Dans certains cas, une intervention chirurgicale peut être nécessaire pour enlever les abcès ou traiter les complications.
2. Endométriose
L’endométriose est une affection qui touche environ 10 % des femmes en âge de procréer dans le monde (Simoens et al., 2012). L’endométriose survient lorsque le tissu endométrial, qui tapisse normalement l’utérus, se développe à l’extérieur de l’utérus.
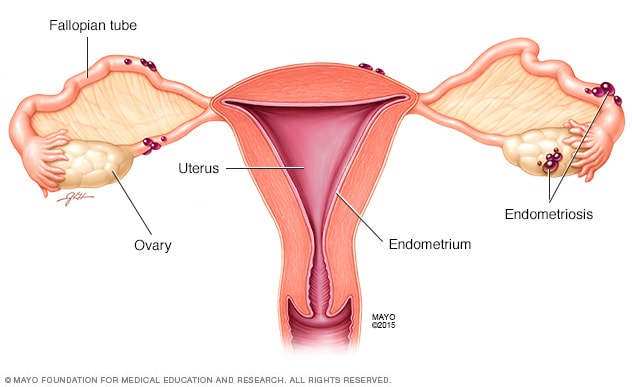
Le tissu endométrial continue de réagir aux changements hormonaux, entraînant des saignements, une inflammation et des cicatrices. Ce processus provoque des douleurs abdominales et dorsales et peut entraîner des pertes brunes en raison de la présence de vieux sang dans les zones touchées.
Diagnostic : L’endométriose est souvent diagnostiquée sur la base des symptômes, des antécédents médicaux et de l’examen physique. Cependant, un diagnostic définitif nécessite une laparoscopie, une intervention chirurgicale peu invasive qui permet une visualisation directe et une biopsie des implants endométriaux.
Traitement : Les options de traitement de l’endométriose comprennent les thérapies hormonales, la gestion de la douleur et la chirurgie. Les thérapies hormonales visent à réguler les cycles menstruels et à réduire l’inflammation, tandis que la gestion de la douleur peut impliquer des anti-inflammatoires non stéroïdiens, des opioïdes ou d’autres médicaments. Les options chirurgicales vont du conservateur (ablation du tissu endométrial) au radical (hystérectomie).
3. Fibromes utérins
Les fibromes utérins sont des tumeurs non cancéreuses de l’utérus, affectant jusqu’à 80 % des femmes à l’âge de 50 ans (Baird et al., 2003).
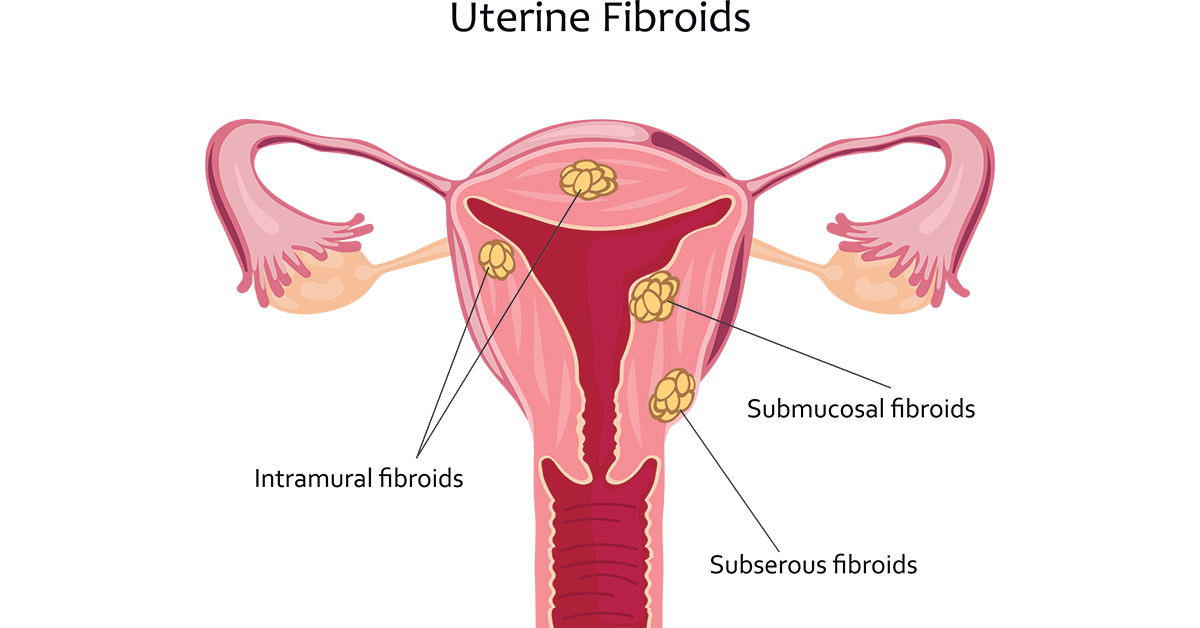
Les fibromes peuvent exercer une pression sur les organes environnants, entraînant des douleurs abdominales et dorsales. Un écoulement brun peut survenir en raison de l’expulsion du vieux sang de l’utérus, en particulier si les fibromes déforment la cavité utérine.
Diagnostic : Les fibromes utérins sont généralement diagnostiqués par un examen physique, des études d’imagerie (échographie, IRM) et, dans certains cas, une hystéroscopie (visualisation de la cavité utérine).
Traitement : Le traitement des fibromes utérins dépend de facteurs tels que la taille, l’emplacement et les symptômes. Les options comprennent l’hormonothérapie, les procédures non chirurgicales telles que l’embolisation de l’artère utérine ou les ultrasons focalisés, et les options chirurgicales telles que la myomectomie ou l’hystérectomie.
4. Grossesse extra-utérine
Une grossesse extra-utérine survient lorsqu’un ovule fécondé s’implante à l’extérieur de l’utérus, affectant 1 à 2 % des grossesses (Sivalingam et al., 2011).
Au fur et à mesure que l’œuf fécondé grandit, il peut causer des lésions tissulaires et des saignements internes, entraînant des douleurs abdominales et dorsales. La décharge brune peut être le résultat d’un vieux sang provenant d’une hémorragie interne ou d’une rupture de tissu.
Diagnostic : La grossesse extra-utérine est diagnostiquée par une combinaison de tests sanguins, y compris les taux de gonadotrophine chorionique humaine (hCG) et l’échographie transvaginale. Si ces tests ne sont pas concluants, une laparoscopie peut être nécessaire pour confirmer le diagnostic.
Traitement : le traitement de la grossesse extra-utérine dépend de facteurs tels que le lieu de la grossesse extra-utérine, l’état de santé de la patiente et l’âge gestationnel. Le méthotrexate, un médicament qui arrête la croissance des tissus de la grossesse, peut être utilisé dans les premiers cas. Dans d’autres cas, une intervention chirurgicale est nécessaire pour retirer la grossesse extra-utérine, soit par laparoscopie, soit par laparotomie.
5. Kystes ovariens
Les kystes ovariens sont des sacs remplis de liquide qui se développent sur ou dans l’ovaire. La plupart des kystes ovariens sont inoffensifs, mais certains peuvent provoquer des symptômes, surtout s’ils se rompent ou se tordent.
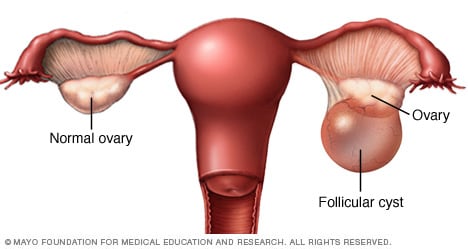
Les kystes volumineux ou rompus peuvent provoquer des douleurs abdominales et dorsales dues à une inflammation ou à une pression sur les organes environnants. Un écoulement brun peut résulter de sang ancien dans le liquide du kyste ou d’une irritation de l’appareil reproducteur.
Diagnostic : les kystes ovariens sont souvent découverts lors d’examens pelviens de routine ou accidentellement lors d’examens d’imagerie pour d’autres raisons. L’échographie est le principal outil de diagnostic pour identifier et caractériser les kystes ovariens.
Traitement : Le traitement des kystes ovariens dépend de la taille, du type et des symptômes. Les petits kystes asymptomatiques peuvent être surveillés pour des changements, tandis que les kystes plus gros ou symptomatiques peuvent nécessiter une hormonothérapie ou une ablation chirurgicale. Dans de rares cas, l’ablation de l’ovaire entier peut être nécessaire.
6. Fausse couche
Une fausse couche, ou la perte spontanée d’une grossesse avant 20 semaines, survient dans 10 à 20 % des grossesses connues (ACOG, 2021).
Lorsque le corps expulse les tissus de la grossesse, cela peut provoquer des douleurs abdominales et dorsales. Un écoulement brun peut résulter de sang ancien associé à la fausse couche.
Diagnostic: La fausse couche est diagnostiquée par un examen physique, des tests sanguins pour mesurer les niveaux d’hCG et une échographie pour visualiser la grossesse. Dans certains cas, une procédure de dilatation et de curetage peut être nécessaire pour confirmer le diagnostic.
Traitement : Le traitement d’une fausse couche dépend du stade et de la gravité. Dans certains cas, la fausse couche se terminera naturellement sans intervention. Dans d’autres cas, des médicaments peuvent être utilisés pour aider à expulser les tissus de la grossesse, ou des interventions chirurgicales telles que la dilatation et le curetage ou la dilatation et l’évacuation peuvent être nécessaires.
En conclusion, les pertes brunes, les douleurs abdominales et les maux de dos survenant simultanément peuvent être causés par diverses affections, notamment la maladie inflammatoire pelvienne, l’endométriose, les fibromes utérins, la grossesse extra-utérine, les kystes ovariens et les fausses couches. Un diagnostic précis et un traitement approprié sont essentiels pour gérer efficacement ces conditions. Si vous ressentez ces symptômes, vous devez consulter un professionnel de la santé pour une évaluation appropriée et un plan de traitement personnalisé.















Discussion about this post