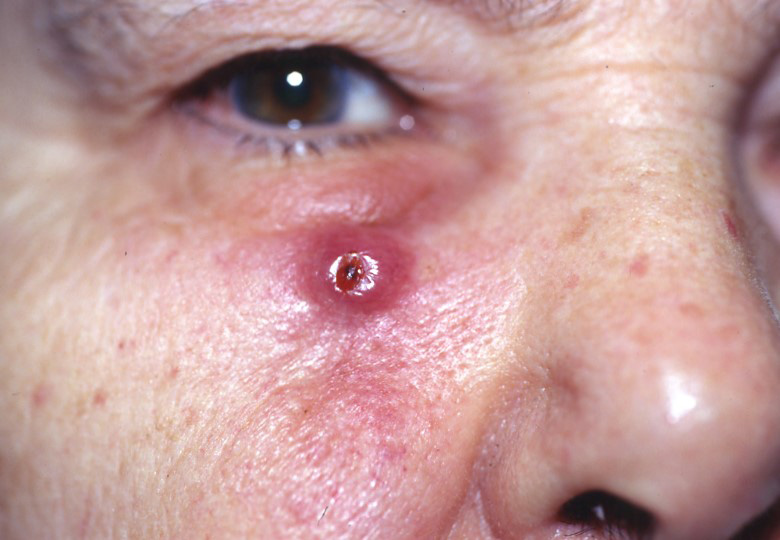
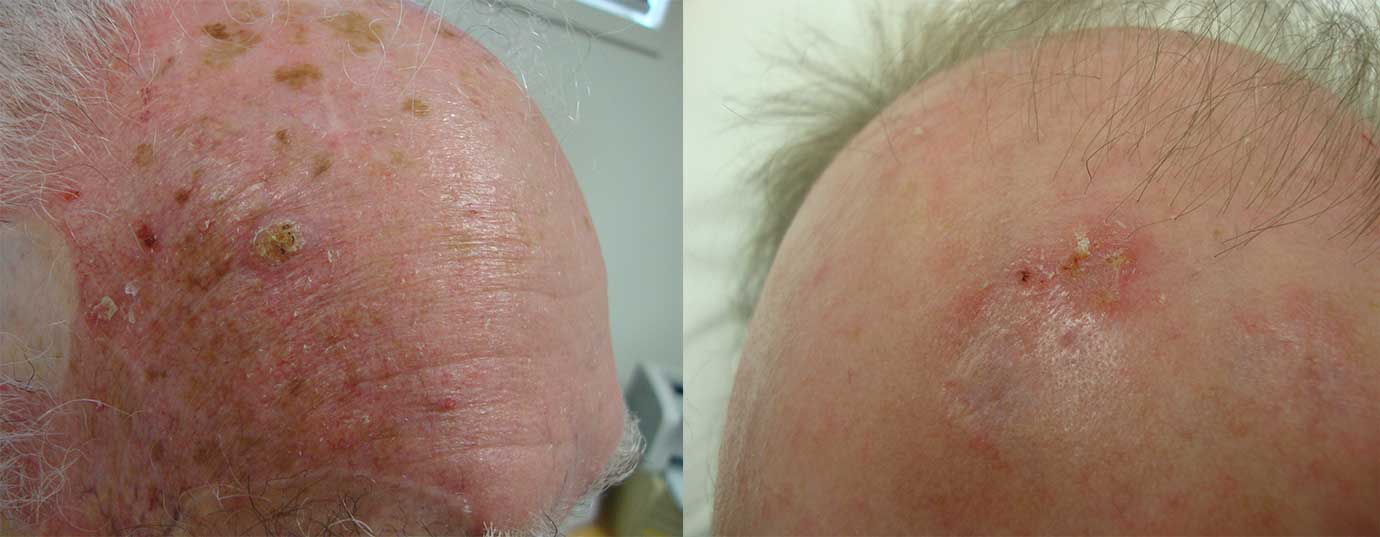
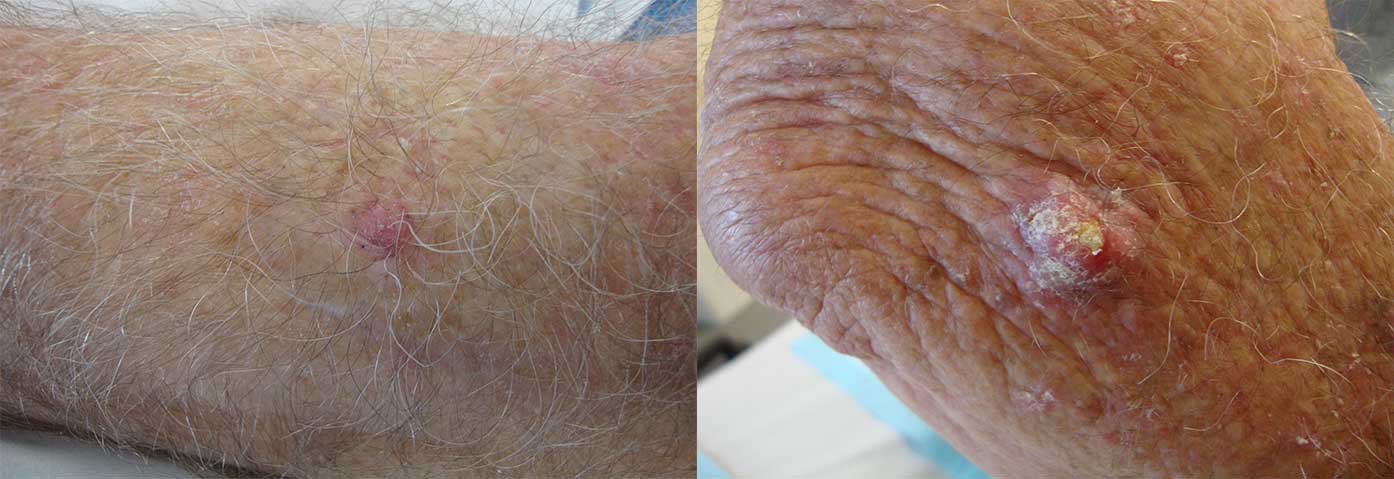
Le carcinome épidermoïde est un cancer qui prend naissance dans les cellules squameuses de la peau.
Les cellules squameuses (kératinocytes) sont les principales cellules structurelles de l’épiderme (la couche externe de la peau). Le carcinome épidermoïde est un cancer de ces cellules. Le carcinome épidermoïde est la deuxième forme la plus courante de cancer de la peau.
- Des excroissances épaisses et squameuses apparaissent sur la peau et ne guérissent pas.
- Pour diagnostiquer le cancer, les médecins pratiquent une biopsie.
- Le traitement chirurgical, les médicaments de chimiothérapie appliqués sur la peau et parfois la radiothérapie peuvent généralement guérir ce cancer, s’il ne s’est pas propagé.
- Si le cancer se propage à d’autres parties du corps, il peut être mortel.
Qui est à risque de développer un carcinome épidermoïde de la peau?
Un carcinome épidermoïde de la peau a été signalé sur toutes les parties du corps, dans toutes les races et dans le monde. Cependant, une peau claire, une exposition cumulative accrue aux ultraviolets et une immunosuppression augmentent considérablement le risque de développer un carcinome épidermoïde.
L’incidence du carcinome épidermoïde dans le monde varie considérablement en fonction principalement du type de peau et de l’exposition aux ultraviolets. L’incidence en Australie, une population de peau claire avec une exposition intense aux ultraviolets, serait de 250 pour 100 000 habitants. En revanche, le taux pour les Noirs américains est de 3 pour 100 000. Environ 250 000 personnes aux États-Unis reçoivent un diagnostic de carcinome épidermoïde de la peau chaque année.
L’exposition thérapeutique aux ultraviolets et l’utilisation des cabines de bronzage sont également en corrélation avec des incidences plus élevées de carcinome épidermoïde. Les personnes qui ont déjà utilisé un appareil de bronzage ont un risque 2,5 fois plus élevé de développer un carcinome épidermoïde. Les personnes qui ont reçu une exposition thérapeutique aux ultraviolets pour le psoriasis démontrent un risque accru lié à la dose de développer un carcinome épidermoïde.
En plus de la corrélation avec l’exposition cumulative aux ultraviolets et le type de peau, les autres facteurs de risque comprennent: l’immunosuppression, l’âge avancé, certaines expositions chimiques, les rayonnements ionisants, l’infection virale, les cicatrices chroniques ou l’inflammation et les troubles génétiques.
L’immunosuppression, en particulier dans le cas des receveurs de transplantation d’organes solides, est fortement corrélée à un risque accru de développer un carcinome épidermoïde. L’incidence du carcinome épidermoïde chez les greffés d’organes solides est 65 à 250 fois plus élevée que celle de la population générale. Cette incidence est en corrélation avec le degré d’immunosuppression et le temps suivant la transplantation. L’administration de voriconazole, un puissant agent antifongique, chez les receveurs d’une greffe d’organe solide contribue également à un risque accru de développer un carcinome épidermoïde cutané. En outre, les carcinomes épidermoïdes chez les receveurs de transplantation d’organes solides ont tendance à se développer à un âge plus jeune et à se comporter plus agressivement que ceux qui se développent chez des témoins de même âge.
Certains régimes immunosuppresseurs plus récents, y compris les inhibiteurs de mTOR tels que le sirolimus, sont associés à des taux plus faibles de carcinome épidermoïde.
Plusieurs inhibiteurs de la multikinase récemment introduits et utilisés en oncologie, tels que le sorafénib et le sunitinib, ont été signalés pour induire des carcinomes épidermoïdes cutanés. Un inhibiteur de BRAF approuvé par la FDA pour traiter le mélanome de stade IV, le vemurafenib, a également été associé à une incidence accrue de carcinome épidermoïde.
Les individus immunodéprimés non iatrogéniques, y compris ceux atteints de leucémie lymphoïde chronique ou de virus de l’immunodéficience humaine, présentent également une incidence accrue et un comportement plus agressif du carcinome épidermoïde.
Les hydrocarbures aromatiques polycycliques, les pesticides, l’arsenic et d’autres expositions chimiques sont fortement associés au développement du carcinome épidermoïde. Les chercheurs ont signalé un lien entre l’exposition aux hydrocarbures (suie de cheminée) et le carcinome épidermoïde chez les ramoneurs.
La dose de rayonnement ionisant reçue est en corrélation avec un risque croissant de développer un carcinome épidermoïde. La période de latence peut cependant être aussi longue que 20 ans ou plus.
L’infection par le virus du papillome humain (VPH) est associée à un carcinome épidermoïde péri-unguéal, génital et véruceux. Plus précisément, les types de VPH 16, 31, 35 et 51 sont associés à des carcinomes épidermoïdes.
Le développement ultérieur d’un carcinome épidermoïde dans les cicatrices, les radiations, les zones de lésions thermiques et les processus inflammatoires chroniques est bien décrit. Il existe généralement une période de latence de plusieurs années entre la lésion initiale et le développement ultérieur du carcinome épidermoïde. Chez les personnes au teint plus foncé, l’incidence du carcinome épidermoïde secondaire à des cicatrices, des lésions thermiques ou une inflammation chronique, dépasse celle due à l’exposition aux ultraviolets.
De nombreux troubles génétiques sont fortement liés au carcinome épidermoïde. Xeroderma pigmentosum est un groupe de troubles caractérisés par des défauts de réparation de l’ADN. Ces patients développent des carcinomes épidermoïdes à un taux des milliers de fois plus élevé que la population générale.
La synthèse réduite de la mélanine est une caractéristique clé de l’albinisme oculo-cutané; cela prédispose les individus affectés à une augmentation des dommages causés par les rayons ultraviolets conduisant à des carcinomes épidermoïdes. Les patients atteints d’épidermolyse bulleuse dystrophie développent des cicatrices importantes et ont également une incidence plus élevée de carcinome épidermoïde.
.



















:max_bytes(150000):strip_icc()/GettyImages-499133403-56fddb9c3df78c7d9e162cbe.jpg)
Discussion about this post