L’hyperpigmentation cutanée signifie qu’une ou plusieurs zones de la peau deviennent plus foncées que la peau environnante. La couleur foncée provient généralement d’un excès de mélanine, un pigment produit par les cellules de notre peau. De nombreux processus différents peuvent déclencher un excès de mélanine ou modifier la répartition du pigment dans la peau.

Comment se forme le pigment cutané et pourquoi augmente-t-il ?
Notre peau contient des cellules pigmentaires appelées mélanocytes. Les mélanocytes produisent de la mélanine à l’intérieur de minuscules structures appelées mélanosomes. Une enzyme présente dans les mélanocytes, appelée tyrosinase, contrôle les étapes chimiques qui permettent de fabriquer la mélanine à partir de l’acide aminé tyrosine. Lorsque les mélanocytes produisent plus de mélanine ou lorsque les mélanosomes transfèrent plus de pigments dans les cellules cutanées environnantes, la peau devient plus foncée. La lumière du soleil stimule fortement les mélanocytes à produire de la mélanine, c’est pourquoi les rayons ultraviolets sont souvent à l’origine d’un assombrissement prolongé et irrégulier de la peau.
Causes de l’hyperpigmentation cutanée (la peau devient plus foncée)
1. Exposition au soleil et taches solaires
L’exposition chronique au soleil est la cause la plus fréquente de l’augmentation de la pigmentation de la peau. Une exposition répétée au soleil oblige les mélanocytes à travailler plus intensément et à produire des taches pigmentaires irrégulières. Au fil des ans, cela conduit à l’apparition de lentigines, communément appelées taches solaires ou taches de vieillesse, et à des irrégularités connues sous le nom de lentiginose solaire ou photovieillissement. Protéger votre peau du soleil réduit le signal qui entraîne la surproduction de mélanine.
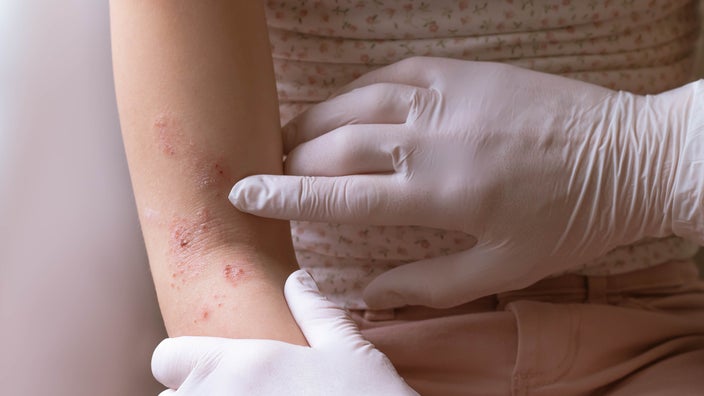
2. Inflammation et lésions cutanées (hyperpigmentation post-inflammatoire)
Toute lésion ou inflammation de la peau peut entraîner l’apparition de taches sombres persistantes. Citons par exemple l’acné, l’eczéma, les piqûres d’insectes, les brûlures, les plaies chirurgicales et les traitements cosmétiques. L’inflammation incite les mélanocytes à augmenter la production de mélanine et à envoyer davantage de pigments aux cellules cutanées voisines. Il en résulte des taches brunes irrégulières qui peuvent durer des mois, voire des années, et qui sont plus fréquentes et persistent plus longtemps chez les personnes ayant un teint plus foncé. Éviter les traumatismes cutanés, ne pas gratter les lésions et traiter l’inflammation à un stade précoce permettent de réduire ce risque.
3. Changements hormonaux et mélasma
Les changements hormonaux influencent fortement la pigmentation chez certaines personnes. Le mélasma, parfois appelé « masque de grossesse », produit des taches brunes ou grises sur le visage. La grossesse, l’utilisation de contraceptifs oraux combinés et d’autres traitements hormonaux déclenchent souvent le mélasma chez les personnes qui y sont prédisposées. Les hormones n’agissent pas seules ; l’exposition au soleil et le patrimoine génétique déterminent généralement l’apparition des taches et leur intensité.

4. Médicaments et causes chimiques
Certains médicaments et certaines substances chimiques topiques ou systémiques provoquent un assombrissement de la peau. Différents médicaments provoquent une pigmentation par différents mécanismes : certains mécanismes stimulent la production de mélanine, d’autres déposent le médicament ou ses métabolites dans la peau, et d’autres encore provoquent une combinaison des deux. Parmi les exemples, on peut citer l’utilisation à long terme d’antibiotiques tels que la minocycline, d’antiarythmiques tels que l’amiodarone et d’antipaludiques. La pigmentation induite par les médicaments peut se manifester sous forme de décoloration bleu-gris, brune ou mixte selon l’agent. Si vous soupçonnez qu’un médicament provoque un assombrissement de la peau, discutez-en avec votre prescripteur avant d’arrêter tout traitement.
5. Pigments exogènes et réactions phototoxiques
Des substances externes peuvent laisser des pigments dans la peau ou déclencher une réaction qui laisse ensuite des marques sombres. L’ingestion d’argent ou une exposition prolongée à des composés d’argent peut produire une décoloration gris-bleu permanente appelée argyrie, due à des dépôts d’argent dans la peau. Certaines substances chimiques végétales, par exemple les furocoumarines présentes dans le citron vert, le céleri ou le persil, réagissent à la lumière du soleil et provoquent une éruption douloureuse semblable à une brûlure qui guérit en laissant des marques brunes irrégulières appelées phytophotodermatite. L’encre des tatouages et certaines expositions professionnelles produisent également un assombrissement localisé de la peau.
6. Facteurs génétiques, liés à l’âge et ethniques
Vos gènes déterminent l’activité pigmentaire de base et votre tendance à réagir aux facteurs déclenchants. Les personnes ayant une peau naturellement plus foncée ont plus de mélanine et un transfert pigmentaire plus actif, elles sont donc plus exposées au risque de pigmentation post-inflammatoire persistante. Le vieillissement modifie le schéma de pigmentation : avec le temps, vous pouvez développer une pigmentation plus inégale en raison des dommages accumulés causés par le soleil et du renouvellement cutané plus lent.
7. Maladies systémiques et causes endocriniennes
Quelques maladies systémiques provoquent un assombrissement généralisé de la peau. L’insuffisance surrénale primaire, communément appelée maladie d’Addison, entraîne une hyperpigmentation généralisée, car l’hypophyse augmente la production d’hormones qui stimulent la mélanine. Les troubles liés à une surcharge en fer, tels que l’hémochromatose héréditaire, peuvent provoquer une teinte bronze ou grisâtre de la peau en raison d’interactions complexes entre le fer et la production de pigments dans la peau. Si vous remarquez un assombrissement soudain ou généralisé de la peau, votre médecin envisagera ces causes et prescrira des analyses sanguines si nécessaire.
Comment réduire votre risque et quand consulter un médecin
- Protégez votre peau du soleil tous les jours. Utilisez un écran solaire à large spectre, portez des vêtements protecteurs et évitez le bronzage artificiel.
- Traitez rapidement et en douceur les affections cutanées inflammatoires afin de réduire le risque de marques post-inflammatoires.
- Ne grattez pas les boutons, les croûtes ou les cloques. Les traumatismes subis par la peau en cours de cicatrisation entraînent souvent une pigmentation.
- Informez votre médecin de l’apparition ou de l’aggravation de taches sombres sur la peau, en particulier si elles apparaissent soudainement, sont étendues, touchent les muqueuses ou s’accompagnent d’autres symptômes. Certains types de pigmentation sont dus à des médicaments ou à des troubles médicaux qui doivent être examinés.
- Si un médicament peut provoquer une pigmentation, ne cessez pas de le prendre sans avis médical. Votre médecin peut évaluer les risques, envisager d’autres médicaments ou surveiller les changements.
















:max_bytes(150000):strip_icc()/GettyImages-83865963CristianBaitgPhotographersChoice-56bf814c3df78c0b138e58b7.jpg)
Discussion about this post