Les symptômes du psoriasis peuvent varier d’une personne à l’autre. Les symptômes courants comprennent:
- Taches rouges de peau recouvertes d’écailles épaisses et argentées
- Petites taches de détartrage (fréquemment observées chez les enfants)
- Peau sèche et craquelée pouvant saigner ou démanger
- Démangeaisons, brûlures ou douleurs
- Clous épaissis, piqués ou striés
- Articulations gonflées et raides
Les plaques de psoriasis peuvent aller de quelques taches de squames ressemblant à des pellicules à des éruptions majeures qui couvrent de grandes surfaces. Les zones les plus fréquemment touchées sont le bas du dos, les coudes, les genoux, les jambes, la plante des pieds, le cuir chevelu, le visage et les paumes.
La plupart des types de psoriasis passent par des cycles, flamboyant pendant quelques semaines ou quelques mois, puis disparaissent pendant un certain temps ou même entrent en rémission.
Il existe plusieurs types de psoriasis, notamment:
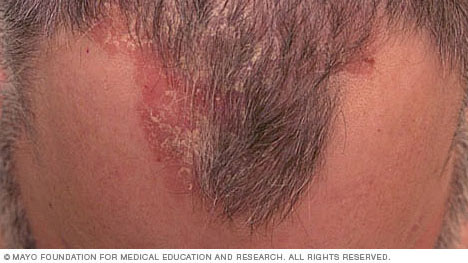
- Psoriasis en plaques. La forme la plus courante, le psoriasis en plaques, provoque des plaques cutanées sèches, surélevées et rouges (lésions) couvertes d’écailles argentées. Les plaques peuvent provoquer des démangeaisons ou être sensibles, et il peut y en avoir peu ou beaucoup. Les plaques apparaissent généralement sur les coudes, les genoux, le bas du dos et le cuir chevelu.
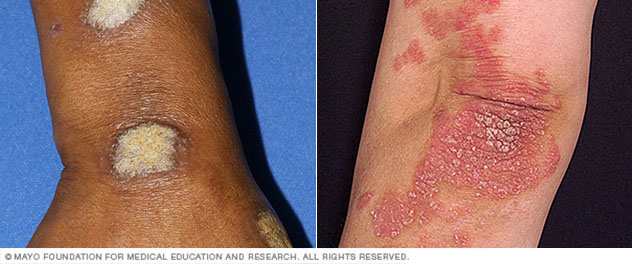
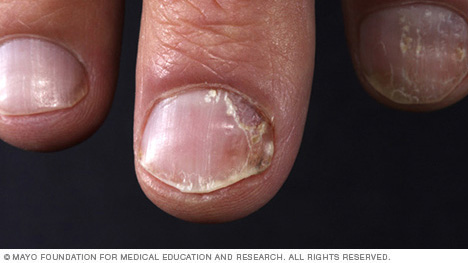
- Psoriasis des ongles. Le psoriasis peut affecter les ongles des mains et des orteils, provoquant des piqûres, une croissance anormale des ongles et une décoloration. Les ongles psoriasiques peuvent se desserrer et se séparer du lit de l’ongle (onycholyse). Les cas graves peuvent provoquer l’effritement de l’ongle.
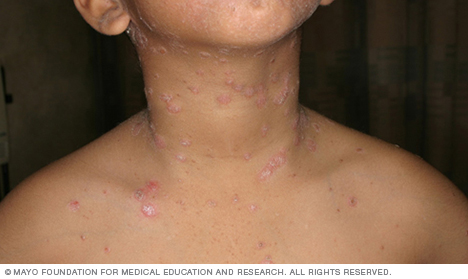
- Psoriasis en gouttes. Ce type affecte principalement les jeunes adultes et les enfants. Ce type est généralement déclenché par une infection bactérienne telle que l’angine streptococcique. Ce type est marqué par de petites lésions squameuses en forme de goutte sur le tronc, les bras ou les jambes.
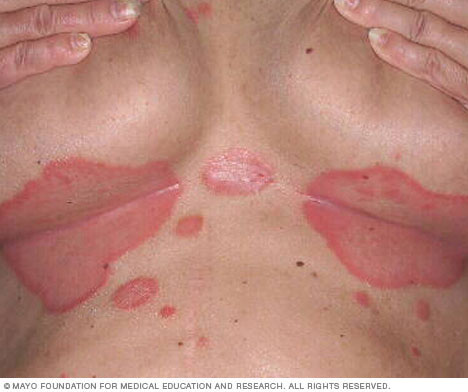
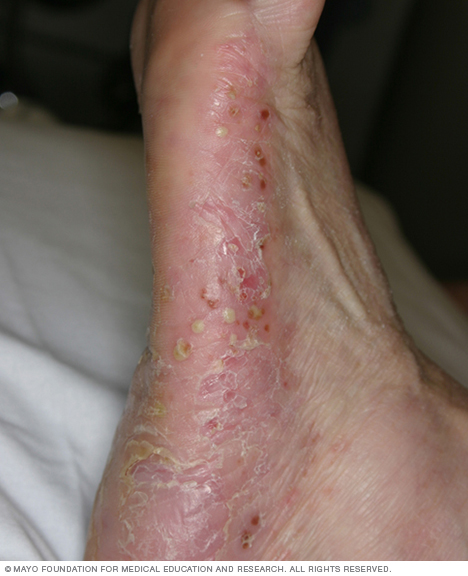
- Psoriasis inversé. Ce type affecte principalement les plis cutanés de l’aine, des fesses et des seins. Le psoriasis inversé provoque des plaques lisses de peau rouge qui s’aggravent avec la friction et la transpiration. Les infections fongiques peuvent déclencher ce type de psoriasis.
- Psoriasis pustuleux. Cette forme rare de psoriasis provoque des lésions clairement définies remplies de pus qui se produisent dans des plaques étendues (psoriasis pustuleux généralisé) ou dans des zones plus petites sur la paume des mains ou la plante des pieds.
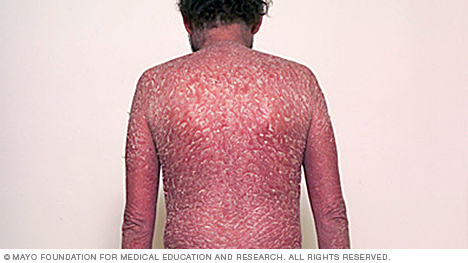
- Psoriasis érythrodermique. Le type de psoriasis le moins courant, le psoriasis érythrodermique peut couvrir tout votre corps d’une éruption cutanée rouge qui pèle qui peut démanger ou brûler intensément.
- Arthrite psoriasique. L’arthrite psoriasique provoque des articulations enflées et douloureuses qui sont typiques de l’arthrite. Parfois, les symptômes articulaires sont le premier ou le seul symptôme ou signe du psoriasis. Et parfois, seuls les changements d’ongles sont visibles. Les symptômes vont de légers à graves, et l’arthrite psoriasique peut affecter n’importe quelle articulation. Cela peut entraîner une raideur et des lésions articulaires progressives qui, dans les cas les plus graves, peuvent entraîner des lésions articulaires permanentes.
Traitement du psoriasis
Les traitements contre le psoriasis visent à empêcher les cellules de la peau de se développer si rapidement et à éliminer les squames. Les options comprennent les crèmes et les onguents (thérapie topique), la luminothérapie (photothérapie) et les médicaments oraux ou injectés.
Les traitements que vous utilisez dépendent de la gravité du psoriasis et de sa réponse au traitement précédent. Vous devrez peut-être essayer différents médicaments ou une combinaison de traitements avant de trouver une approche qui vous convient. Habituellement, cependant, la maladie revient.
Thérapie topique
- Corticostéroïdes. Ces médicaments sont les médicaments les plus fréquemment prescrits pour traiter le psoriasis léger à modéré. Ces médicaments sont disponibles sous forme de pommades, crèmes, lotions, gels, mousses, sprays et shampooings. Les pommades corticostéroïdes douces (hydrocortisone) sont généralement recommandées pour les zones sensibles, telles que le visage ou les plis cutanés, et pour le traitement des plaques étendues. Des corticostéroïdes topiques peuvent être appliqués une fois par jour pendant les poussées, et un jour sur deux ou le week-end uniquement pour maintenir la rémission. ou les zones plus difficiles à traiter.L’utilisation à long terme ou la surutilisation de corticostéroïdes puissants peut éclaircir la peau. Au fil du temps, les corticostéroïdes topiques peuvent cesser de fonctionner.
- Analogues de la vitamine D. Les formes synthétiques de vitamine D, telles que le calcipotriène et le calcitriol (Vectical), ralentissent la croissance des cellules cutanées. Ce type de médicament peut être utilisé seul ou avec des corticostéroïdes topiques. Le calcitriol peut causer moins d’irritation dans les zones sensibles. Le calcipotriène et le calcitriol sont généralement plus chers que les corticostéroïdes topiques.
- Les rétinoïdes. Le tazarotène (Tazorac, Avage) est disponible sous forme de gel et de crème et appliqué une ou deux fois par jour. Les effets indésirables les plus courants sont une irritation cutanée et une sensibilité accrue à la lumière. Le tazarotène n’est pas recommandé si vous êtes enceinte ou si vous allaitez ou si vous avez l’intention de devenir enceinte.
- Inhibiteurs de la calcineurine. Les inhibiteurs de la calcineurine – tels que le tacrolimus (Protopic) et le pimécrolimus (Elidel) – réduisent l’inflammation et l’accumulation de plaque. Les inhibiteurs de la calcineurine peuvent être particulièrement utiles dans les zones de peau fine, comme autour des yeux, où les crèmes stéroïdes ou les rétinoïdes sont trop irritants ou peuvent causer des effets nocifs. devenir enceinte. Ce médicament n’est pas non plus destiné à une utilisation à long terme en raison d’un risque potentiel accru de cancer de la peau et de lymphome.
- Acide salicylique. Les shampooings à l’acide salicylique et les solutions pour le cuir chevelu réduisent la desquamation du psoriasis du cuir chevelu. Il peut être utilisé seul ou pour améliorer la capacité d’autres médicaments à pénétrer plus facilement dans la peau.
- Goudron de houille. Le goudron de houille réduit la desquamation, les démangeaisons et l’inflammation. Il est disponible en vente libre ou sur ordonnance sous diverses formes, telles que shampooing, crème et huile. Ces produits peuvent irriter la peau. Ces produits sont également salissants, tachent les vêtements et la literie et peuvent avoir une forte odeur.Le traitement au goudron de charbon n’est pas recommandé pour les femmes enceintes ou qui allaitent.
- Thérapie Goeckerman. Certains médecins combinent le traitement au goudron de houille avec la luminothérapie, connue sous le nom de thérapie Goeckerman. Les deux thérapies combinées sont plus efficaces que l’une ou l’autre seule, car le goudron de houille rend la peau plus réceptive aux rayons UVB.
- Anthraline. L’anthraline (un autre produit à base de goudron) est une crème utilisée pour ralentir la croissance des cellules cutanées. Il peut également éliminer les écailles et rendre la peau plus lisse. Il ne doit pas être utilisé sur le visage ou les organes génitaux. L’anthraline peut irriter la peau et tache presque tout ce qu’elle touche. Il est généralement appliqué pendant une courte période, puis lavé.
Luminothérapie
La luminothérapie est un traitement de première intention du psoriasis modéré à sévère, seul ou en association avec des médicaments. Il s’agit d’exposer la peau à des quantités contrôlées de lumière naturelle ou artificielle. Des traitements répétés sont nécessaires. Demandez à votre médecin si la photothérapie à domicile est une option pour vous.
- Lumière du soleil. De brèves expositions quotidiennes au soleil (héliothérapie) peuvent améliorer le psoriasis. Avant de commencer un régime solaire, demandez à votre médecin la manière la plus sûre d’utiliser la lumière naturelle pour le traitement du psoriasis.
- Haut débit UVB. Des doses contrôlées de lumière UVB à large bande provenant d’une source de lumière artificielle peuvent traiter des plaques uniques, le psoriasis généralisé et le psoriasis qui ne s’améliorent pas avec les traitements topiques. Les effets secondaires à court terme peuvent inclure des rougeurs, des démangeaisons et une peau sèche. Une hydratation régulière peut aider à soulager votre inconfort.
- Bande étroite UVB. La luminothérapie UVB à bande étroite pourrait être plus efficace que le traitement UVB à large bande et a remplacé dans de nombreux endroits la thérapie à large bande. Il est généralement administré deux ou trois fois par semaine jusqu’à ce que la peau s’améliore, puis moins fréquemment pour un traitement d’entretien. La photothérapie UVB à bande étroite peut cependant provoquer des brûlures plus graves et plus durables.
- Psoralène plus ultraviolet A (PUVA). Ce traitement consiste à prendre un médicament sensibilisant à la lumière (psoralène) avant l’exposition aux rayons UVA. La lumière UVA pénètre plus profondément dans la peau que la lumière UVB et le psoralène rend la peau plus sensible à l’exposition aux UVA. Ce traitement plus agressif améliore systématiquement la peau et est souvent utilisé pour les cas plus graves de psoriasis. Les effets secondaires à court terme comprennent des nausées, des maux de tête, des brûlures et des démangeaisons. Les effets secondaires à long terme comprennent une peau sèche et ridée, des taches de rousseur, une sensibilité accrue au soleil et un risque accru de cancer de la peau, y compris le mélanome.
- Laser excimer. Avec cette forme de luminothérapie, une forte lumière UVB ne cible que la peau affectée. La thérapie au laser Excimer nécessite moins de séances que la photothérapie traditionnelle car une lumière UVB plus puissante est utilisée. Les effets secondaires peuvent inclure des rougeurs et des cloques.
Médicaments oraux ou injectés
Si vous souffrez de psoriasis modéré à sévère ou si d’autres traitements n’ont pas fonctionné, votre médecin peut vous prescrire des médicaments oraux ou injectables. En raison du potentiel d’effets secondaires graves, certains de ces médicaments ne sont utilisés que pendant de brèves périodes et peuvent être alternés avec d’autres traitements.
- Stéroïdes. Si vous avez quelques petites plaques de psoriasis persistantes, votre médecin pourrait suggérer une injection de triamcinolone directement dans les lésions.
- Les rétinoïdes. L’acitrétine (Soriatane) et d’autres rétinoïdes sont des pilules utilisées pour réduire la production de cellules cutanées. Les effets secondaires peuvent inclure une peau sèche et des douleurs musculaires. Ces médicaments ne sont pas recommandés si vous êtes enceinte ou si vous allaitez ou si vous avez l’intention de devenir enceinte.
- Méthotrexate. Habituellement administré chaque semaine en une seule dose orale, le méthotrexate (Trexall) diminue la production de cellules cutanées et supprime l’inflammation. Il est moins efficace que l’adalimumab (Humira) et l’infliximab (Remicade). Cela peut provoquer des maux d’estomac, une perte d’appétit et de la fatigue. Les personnes qui prennent du méthotrexate à long terme ont besoin de tests continus pour surveiller leur numération globulaire et leur fonction hépatique.Les hommes et les femmes doivent arrêter de prendre du méthotrexate au moins trois mois avant d’essayer de concevoir. Ce médicament n’est pas recommandé lorsque vous allaitez.
- Cyclosporine. Pris par voie orale pour le psoriasis sévère, la cyclosporine (Neoral) supprime le système immunitaire. Son efficacité est similaire au méthotrexate mais ne peut pas être utilisé en continu pendant plus d’un an. Comme les autres médicaments immunosuppresseurs, la cyclosporine augmente le risque d’infection et d’autres problèmes de santé, y compris le cancer. Les personnes qui prennent de la cyclosporine doivent surveiller en permanence leur tension artérielle et leur fonction rénale. Ces médicaments ne sont pas recommandés si vous êtes enceinte, si vous allaitez ou si vous avez l’intention de devenir enceinte.
- Produits biologiques. Ces médicaments, généralement administrés par injection, modifient le système immunitaire d’une manière qui perturbe le cycle de la maladie et améliore les symptômes de la maladie en quelques semaines. Plusieurs de ces médicaments sont approuvés pour le traitement du psoriasis modéré à sévère chez les personnes qui n’ont pas répondu aux traitements de première intention. Les options thérapeutiques se développent rapidement. Les exemples incluent l’étanercept (Enbrel), l’infliximab (Remicade), l’adalimumab (Humira), l’ustékinumab (Stelara), le secukinumab (Cosentyx) et l’ixekizumab (Taltz). Ces types de médicaments sont coûteux et peuvent ou non être couverts par les régimes d’assurance maladie.Les produits biologiques doivent être utilisés avec prudence car ils présentent le risque de supprimer votre système immunitaire de manière à augmenter votre risque d’infections graves. En particulier, les personnes qui suivent ces traitements doivent subir un dépistage de la tuberculose.
- Autres médicaments. La thioguanine (Tabloïde) et l’hydroxyurée (Droxia, Hydrea) sont des médicaments qui peuvent être utilisés lorsque d’autres médicaments ne peuvent pas être administrés. Apremilast (Otezla) est pris par voie orale deux fois par jour. Il est particulièrement efficace pour réduire les démangeaisons. Discutez avec votre médecin des effets secondaires possibles de ces médicaments.
.












:max_bytes(150000):strip_icc()/exhausted-mature-woman-entering-menopause-973154158-d8967a0cf91b403282b7401ca9dc627a.jpg)
:max_bytes(150000):strip_icc()/508069609-56a7706b5f9b58b7d0ea8242.jpg)
Discussion about this post